Leptospirose
A leptospirose é uma zoonose bacteriana aguda de ampla distribuição mundial, causada por espiroquetas do gênero Leptospira. É uma doença febril que pode variar de formas leves e autolimitadas até quadros graves com falência renal, hepática e hemorragias, como na síndrome de Weil. Sua transmissão está fortemente associada a ambientes urbanos com saneamento precário, enchentes, áreas alagadas e contato com urina de animais contaminados, principalmente ratos. Trata-se de uma das zoonoses mais relevantes no Brasil em termos de saúde pública, especialmente após períodos de chuvas intensas.
Agente Etiológico
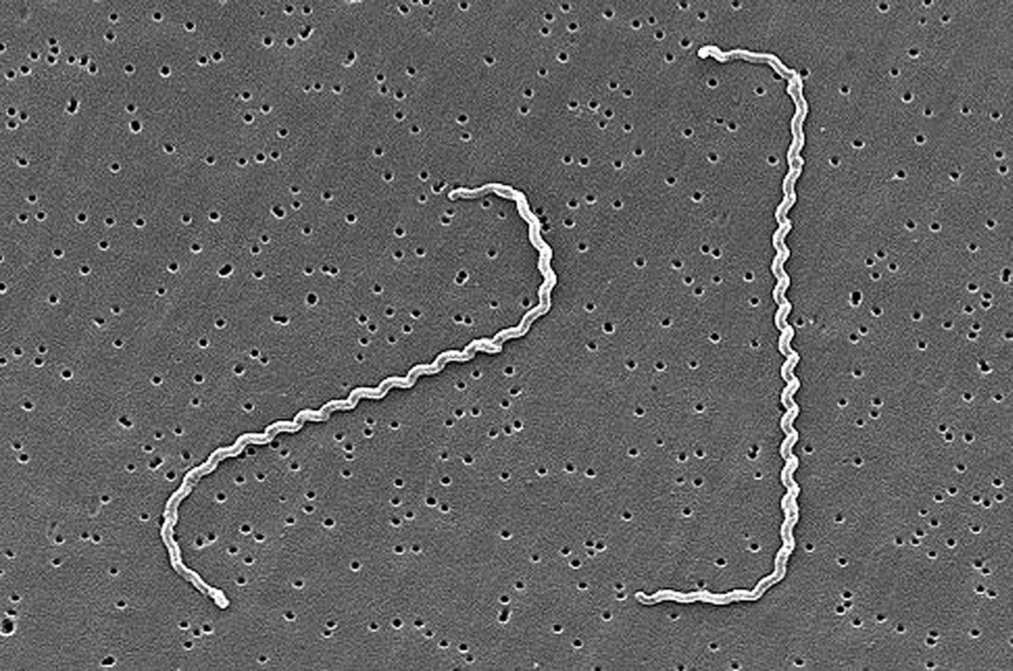
Leptospira
A leptospirose é causada por bactérias do gênero Leptospira, sendo as espécies patogênicas mais comuns:
- Leptospira interrogans (a principal em humanos)
- Leptospira kirschneri
- Leptospira noguchii
Essas bactérias são espiroquetas finas, móveis e altamente adaptadas à sobrevivência em ambientes úmidos e em organismos animais. Existem mais de 250 sorovares patogênicos, sendo o sorovar Icterohaemorrhagiae o mais comum e virulento em humanos.
Epidemiologia
A leptospirose é endêmica em diversas regiões tropicais, incluindo o Brasil, com surtos recorrentes em áreas urbanas após enchentes. Sua ocorrência está relacionada a fatores socioambientais como:
- Saneamento básico precário
- Presença de roedores
- Inundações e acúmulo de lixo
- Populações vivendo em áreas de risco
No Brasil, os estados mais afetados são São Paulo, Rio de Janeiro, Pernambuco, Bahia e Paraná. A maior parte dos casos ocorre entre janeiro e abril, período de chuvas intensas.
- Incidência mundial: Estimada em mais de 1 milhão de casos por ano
- Mortalidade: 5% a 15% nos casos graves; pode ultrapassar 40% na forma ictérica com disfunção renal/hepática
- Morbidade: Alta, devido às internações prolongadas, falência de órgãos e complicações
Perfil típico: Homens jovens, trabalhadores expostos à água ou lama contaminada, moradores de áreas alagadiças ou com presença de roedores
Principais Reservatórios
A leptospira patogênica coloniza os túbulos renais de animais infectados, sendo eliminada continuamente pela urina.
Reservatórios principais:
- Ratos (Rattus norvegicus) – principais transmissores urbanos
- Bovinos, suínos, cães e outros mamíferos silvestres e domésticos
A contaminação humana ocorre por:
- Exposição direta à urina de animais infectados
- Contato com água de enchente, lama, solo úmido contaminado
- Penetração da bactéria através de pele lesionada ou mucosas (oral, conjuntival, nasal)
Ciclo de Vida
A leptospira sobrevive por semanas em ambientes úmidos e penetra no hospedeiro humano pelas mucosas ou pela pele com lesões. Após entrada, se dissemina rapidamente pela corrente sanguínea (fase leptospirêmica), atingindo diversos órgãos, principalmente fígado, rins, pulmões e sistema nervoso central. Posteriormente, a resposta imune leva à fase imune, com deposição de complexos imunes e possível lesão tecidual mais grave.
Quadro Clínico
A leptospirose pode se apresentar como uma doença monofásica leve ou uma forma bifásica grave, com fases bem definidas: a fase leptospirêmica (bacterêmica) nos primeiros dias e a fase imune, com inflamações e complicações. As manifestações vão desde febre inespecífica até síndrome de Weil, caracterizada por icterícia, insuficiência renal e hemorragias.
Forma Anictérica (Leve ou Moderada)
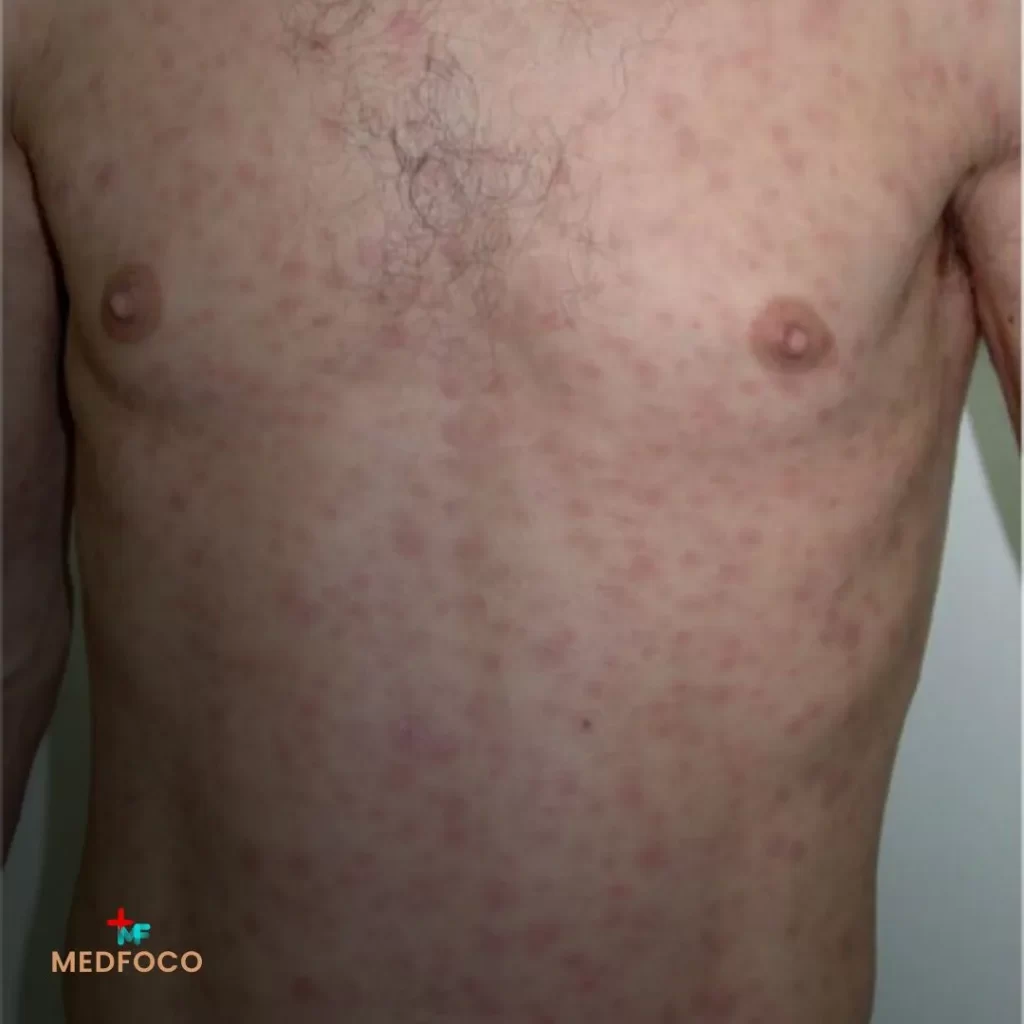
É a forma mais comum, responsável por 80% a 90% dos casos. A infecção é autolimitada e pode simular uma síndrome viral ou uma dengue clássica. Geralmente ocorre apenas a fase leptospirêmica, sem complicações.
Fisiopatologia:
Disseminação hematogênica da bactéria com resposta inflamatória sistêmica leve. Não há envolvimento orgânico significativo.
Sinais e sintomas:
- Febre alta de início súbito
- Mialgia intensa, principalmente em panturrilhas e região lombar
- Calafrios e sudorese
- Cefaleia frontal e retro-orbitária
- Náuseas, vômitos, anorexia
- Conjuntivite bilateral (sinal típico e precoce)
- Exantema discreto (em alguns casos)
Forma Ictérica (Síndrome de Weil – Grave)
Forma grave e potencialmente fatal, com disfunção multiorgânica. Representa até 10% dos casos. Evolui com icterícia marcada, insuficiência renal aguda e manifestações hemorrágicas.
Fisiopatologia:
Invasão hepática com colestase e necrose hepatocelular leve (não há necrose em massa). Lesão tubular renal e vasculite sistêmica com extravasamento capilar e sangramentos.
Sinais e sintomas:
- Icterícia intensa de início abrupto
- Urina escura e colúria
- Oligúria ou anúria (insuficiência renal aguda)
- Hemorragias (gengivais, cutâneas, digestivas)
- Hipotensão arterial, taquicardia
- Hepatoesplenomegalia dolorosa
- Confusão mental e sinais de encefalopatia (em casos avançados)
Forma Pulmonar Hemorrágica Aguda (LPHS)
É a forma mais fulminante da leptospirose, com hemorragia alveolar maciça. Pode ocorrer de forma isolada ou associada à síndrome de Weil. Apresenta mortalidade extremamente alta (>50%).
Fisiopatologia:
Vasculite pulmonar grave com necrose capilar alveolar, extravasamento de sangue e síndrome da angústia respiratória aguda (SDRA). Pode não haver icterícia associada.
Sinais e sintomas:
- Dispneia intensa e progressiva
- Tosse com hemoptise volumosa
- Hipoxemia refratária ao oxigênio
- Taquipneia, uso de musculatura acessória
- Infiltrados difusos bilaterais na radiografia/TC de tórax
- Choque e falência respiratória
Leptospirose Meningea (Meningite Asséptica)
Pode ocorrer na fase imune, simulando meningite viral. Geralmente benigna, mas exige diferenciação com outras causas de meningite.
Fisiopatologia:
Penetração da leptospira no líquor e resposta imune linfocitária no sistema nervoso central, sem destruição significativa.
Sinais e sintomas:
- Cefaleia intensa e difusa
- Rigidez de nuca
- Febre persistente
- Náuseas e vômitos
- Fotofobia
- Líquor: pleocitose linfocitária, glicose normal, proteínas elevadas
Forma Subclínica ou Oligossintomática
Casos leves que podem passar despercebidos ou com sintomas mínimos, resolvendo-se espontaneamente sem diagnóstico. Importantes em surtos, pois indicam subnotificação e exposição ambiental.
Sinais e sintomas:
- Febre baixa
- Mal-estar leve
- Dor muscular ou articular discreta
- Recuperação espontânea em poucos dias
Após penetração, a leptospira dissemina-se via hematogênica, alcançando tecidos e se alojando principalmente no fígado, rins e vasos sanguíneos. No fígado, causa necrose hepatocelular e colestase. Nos rins, promove nefrite intersticial e necrose tubular. A disfunção endotelial sistêmica leva a vasculite, extravasamento capilar e hemorragias, incluindo pulmonares. A resposta imunológica também contribui para os danos, especialmente na fase tardia da doença.
Diagnóstico
O diagnóstico é baseado em sintomas compatíveis + história de exposição ambiental. A confirmação laboratorial pode ser feita por sorologia, cultura ou PCR.
Métodos diagnósticos:
- Sorologia (padrão-ouro no Brasil):
- Teste de microaglutinação (MAT): títulos ≥ 1:800 ou soroconversão
- ELISA IgM: útil na fase imune (após o 7º dia)
- PCR (fase precoce):
- Detecta DNA da leptospira no sangue ou líquor
- Alta sensibilidade até o 5º dia de sintomas
- Cultura:
- Meios especiais (EMJH) a partir de sangue, urina ou líquor
- Resultado demorado (semanas)
- Exames complementares:
- Hemograma: leucocitose com neutrofilia ou leucopenia
- Aumento de creatinina, bilirrubinas e transaminases
- RX/TC de tórax: infiltrado alveolar bilateral (na forma pulmonar)
Conduta inicial:
Iniciar tratamento empírico se houver suspeita clínica + exposição de risco, sem esperar confirmação laboratorial.
Acompanhamento
Casos leves podem ser tratados ambulatorialmente, com reavaliação médica frequente. Já os casos graves requerem internação hospitalar imediata, preferencialmente em UTI, com suporte renal, respiratório e hemodinâmico. Monitoramento laboratorial frequente de função hepática, renal e coagulograma é obrigatório.
Tratamento
O tratamento da leptospirose é baseado no uso precoce de antibióticos, que reduzem a duração da doença e previnem complicações. O suporte clínico intensivo é vital nas formas graves.
Ambulatorial
O tratamento ambulatorial é destinado aos pacientes que possuem a forma leve da doença sem envolvimento de outros sistemas. Os seguintes antibióticos são recomendados em monoterapia:
Doxiciclina 100 mg VO de 12/12 horas, por 7 dias;
Amoxicilina 500 mg VO de 8/8 horas, por 7 dias;
Azitromicina 500 mg VO de 24/24 horas, por 3 dias.
A reação de Jarisch-Herxheimer pode ocorrer como resposta inflamatória aguda ao clearance de espiroquetas da corrente sanguínea.
Hospitalar
O tratamento hospitalar é destinado aos pacientes que possuem a forma grave da doença com envolvimento de outros sistemas – Meningite, Hemorragia Pulmonar Aguda e Síndrome de Weli. Os seguintes antibióticos são recomendados em monoterapia:
Penicilina G cristalina 1,5 milhão de unidades EV de 6/6 horas;
Ampicilina 1 g EV de 6/6 horas;
Ceftriaxona 1-2 g EV de 24/24 horas;
Cefotaxima 1 g EV de 6/6 horas;
Azitromicina 500 mg EV de 24/24 horas;
Doxiciclina (componente estratégico) 100 mg EV de 12/12 horas.
Seguimento
O acompanhamento pós-tratamento é essencial para detectar recidivas, complicações renais crônicas e síndromes pós-infecciosas. Casos com envolvimento pulmonar ou neurológico devem ser avaliados por especialistas. A alta hospitalar deve ocorrer apenas após resolução clínica e estabilização laboratorial.
📚 Referências Bibliográficas
- A leptospirose humana como doença duplamente negligenciada no Brasil. SciELO Saúde. Disponível em: https://www.scielosp.org/article/csc/2020.v25n3/919-928/. Acesso em: 10 abr. 2023.
- Leptospirose: diagnóstico e manejo clínico. Biblioteca Virtual em Saúde. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/ leptospirose_diagnostico_manejo.pdf. Acesso em: 10 abr. 2023.
Leptospirose: um estudo epidemiológico dos casos notificados no estado do Pará. Universidade Federal do Ceará. Disponível em: http://www2.ufac.br/medicina/tcc/vinicius-oliveira-magnavita-isabela-santos-conde.pdf. Acesso em: 10 abr. 2023.