Bolha
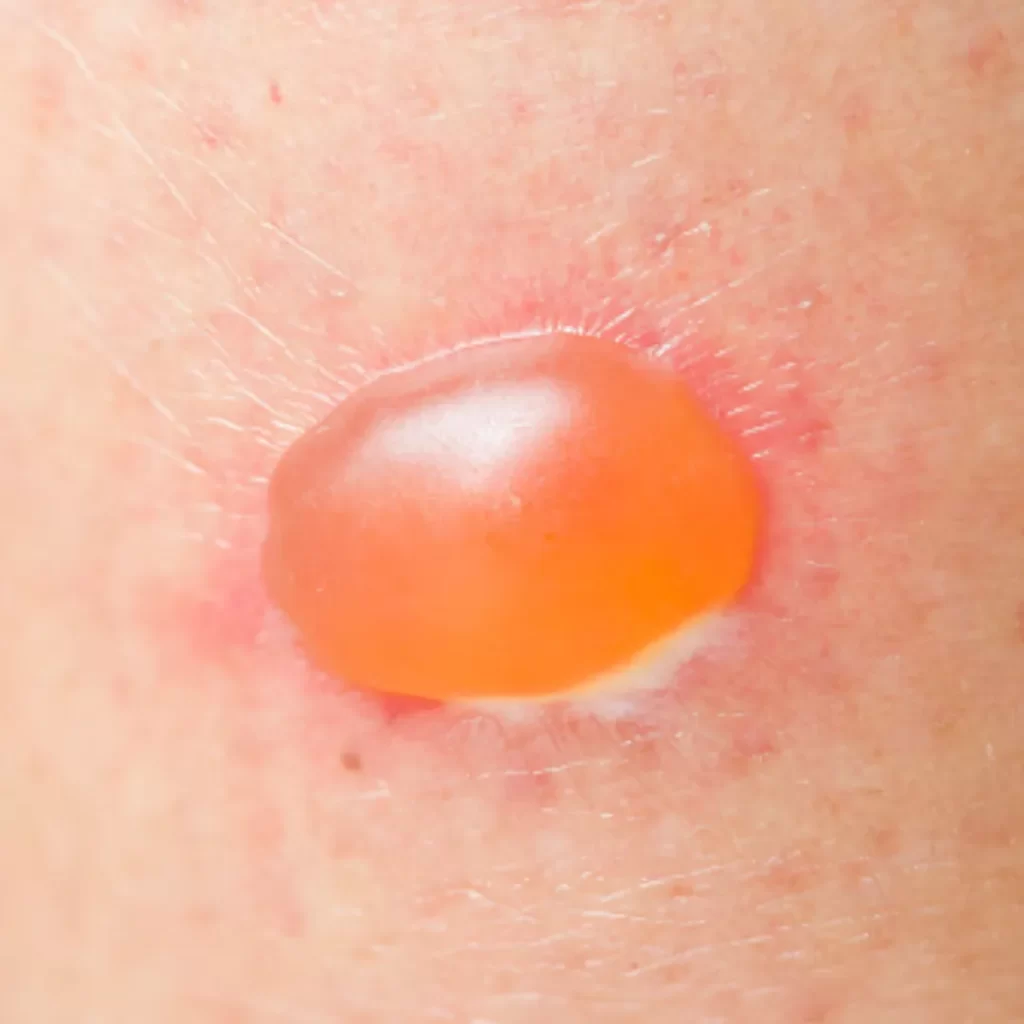
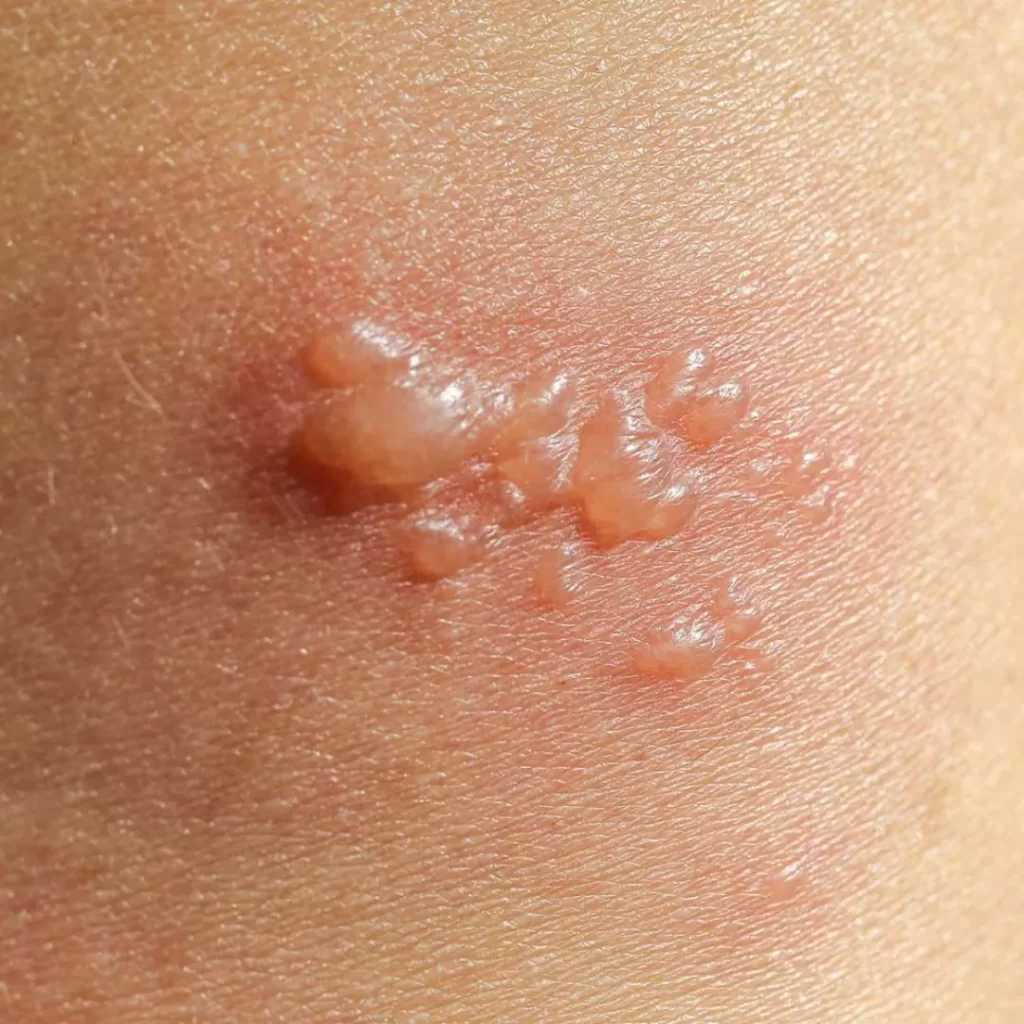
Bolha A bolha é uma lesão elementar caracterizada por uma elevação circunscrita da pele, contendo líquido seroso, hemorrágico ou purulento, com diâmetro superior a 1 cm. Pode surgir de forma isolada ou múltipla e é uma evolução das vesículas, diferenciando-se apenas pelo tamanho. São observadas em diversas condições, como doenças autoimunes bolhosas, queimaduras, infecções e dermatites, sendo uma manifestação clínica de grande relevância diagnóstica. Fisiopatologia As bolhas resultam do acúmulo de fluido entre as camadas da pele, podendo ser: Intraepidérmicas → rompimento de queratinócitos ou degeneração celular (ex.: pênfigo vulgar). Subepidérmicas → clivagem entre epiderme e derme (ex.: penfigoide bolhoso, epidermólise bolhosa).Os mecanismos principais incluem: Espongiose intensa: edema intercelular acentuado (ex.: dermatite de contato grave). Degeneração balonizante: necrose de queratinócitos por infecção viral. Clivagem imunológica: autoanticorpos atacando desmossomos ou hemidesmossomos (ex.: pênfigo e penfigoide). Necrose epidérmica: destruição difusa da epiderme em reações graves como a síndrome de Stevens-Johnson e a necrólise epidérmica tóxica. Principais Causas Doenças autoimunes bolhosas: pênfigo vulgar, penfigoide bolhoso, dermatite herpetiforme. Infecções: impetigo bolhoso, herpes simples ou zoster em lesões maiores. Reações medicamentosas graves: síndrome de Stevens-Johnson, necrólise epidérmica tóxica. Queimaduras: térmicas ou químicas de 2º grau. Outras: picadas de insetos, epidermólises hereditárias. Descrição Dermatológica Lesão elevada, circunscrita e de conteúdo líquido, com diâmetro > 1 cm. Conteúdo pode ser seroso, hemorrágico ou purulento. A parede pode ser fina e frágil (rompendo-se facilmente, como no pênfigo vulgar) ou espessa e tensa (mais resistente, como no penfigoide bolhoso). Após ruptura, deixa erosões úmidas e dolorosas, que podem evoluir para crostas ou ulcerações. Tratamento O manejo depende da causa: Doenças autoimunes: corticoides sistêmicos, imunossupressores (azatioprina, micofenolato, ciclofosfamida) e imunobiológicos (rituximabe). Infecções: antibióticos tópicos ou sistêmicos (ex.: impetigo bolhoso). Reações medicamentosas graves: suspensão imediata da droga, suporte intensivo hospitalar. Queimaduras: curativos estéreis, analgesia, prevenção de infecção e reposição volêmica em grandes extensões. Lesões isoladas benignas: podem ser apenas protegidas para evitar ruptura precoce. Doenças autoimunes bolhosas: pênfigo vulgar, penfigoide bolhoso, dermatite herpetiforme. Infecções: impetigo bolhoso, herpes simples ou zoster em lesões maiores. Reações medicamentosas graves: síndrome de Stevens-Johnson, necrólise epidérmica tóxica. Queimaduras: térmicas ou químicas de 2º grau. Outras: picadas de insetos, epidermólises hereditárias. Lesão elevada, circunscrita e de conteúdo líquido, com diâmetro > 1 cm. Conteúdo pode ser seroso, hemorrágico ou purulento. A parede pode ser fina e frágil (rompendo-se facilmente, como no pênfigo vulgar) ou espessa e tensa (mais resistente, como no penfigoide bolhoso). Após ruptura, deixa erosões úmidas e dolorosas, que podem evoluir para crostas ou ulcerações. O manejo depende da causa: Doenças autoimunes: corticoides sistêmicos, imunossupressores (azatioprina, micofenolato, ciclofosfamida) e imunobiológicos (rituximabe). Infecções: antibióticos tópicos ou sistêmicos (ex.: impetigo bolhoso). Reações medicamentosas graves: suspensão imediata da droga, suporte intensivo hospitalar. Queimaduras: curativos estéreis, analgesia, prevenção de infecção e reposição volêmica em grandes extensões. Lesões isoladas benignas: podem ser apenas protegidas para evitar ruptura precoce. As bolhas podem se manifestar em qualquer região da pele e mucosas, dependendo da etiologia. Nas doenças autoimunes, como o penfigoide bolhoso, acometem principalmente o tronco, abdome e extremidades, sendo mais frequentes em idosos. Já o pênfigo vulgar tende a envolver mucosa oral e pele de forma disseminada em adultos de meia-idade. As bolhas infecciosas, como as do impetigo bolhoso, predominam em face e membros de crianças, enquanto as bolhas por queimaduras surgem em áreas de maior exposição a calor ou agentes químicos. A incidência varia conforme a causa: doenças autoimunes bolhosas são relativamente raras, enquanto bolhas por queimaduras e reações medicamentosas graves são mais comuns em ambientes hospitalares. Entre os principais fatores desencadeantes destacam-se autoimunidade, infecções bacterianas ou virais, traumas térmicos ou químicos, uso de fármacos (como antibióticos, anticonvulsivantes, anti-inflamatórios), predisposição genética e exposição a agentes ambientais irritativos. 📚 Referências Bibliográficas Azulay RD, Azulay DR. Dermatologia. 7ª ed. Rio de Janeiro: Guanabara Koogan; 2017. Fitzpatrick TB, Wolff K, et al. Fitzpatrick’s Dermatology in General Medicine. 9th ed. McGraw-Hill; 2019. Belda Junior W, Di Chiacchio N, Criado PR. Tratado de Dermatologia. 3ª ed. Atheneu; 2018. Deixe um comentário Cancelar resposta Conectado como Dr. Marcelo Negreiros. Edite seu perfil. Sair? Campos obrigatórios são marcados com * Message* Mais Calculadoras! Atlas de Dermatologia Bolha Dr. Marcelo Negreiros agosto 25, 2025 Atlas de Dermatologia Vesícula Dr. Marcelo Negreiros agosto 25, 2025 Atlas de Dermatologia Placa Dr. Marcelo Negreiros agosto 25, 2025 Atlas de Dermatologia Pápula Dr. Marcelo Negreiros agosto 25, 2025