
Esporotricose
A esporotricose é uma micose subcutânea causada por fungos do gênero Sporothrix, que acomete principalmente a pele e os tecidos linfáticos, mas também pode afetar órgãos internos, especialmente em indivíduos imunossuprimidos. Trata-se de uma zoonose emergente, com grande relevância em áreas urbanas e periurbanas, principalmente devido à transmissão por gatos infectados. É conhecida popularmente como “doença da roseira”, embora hoje sua principal fonte de infecção esteja associada ao contato com animais, principalmente felinos.
Agente Etiológico
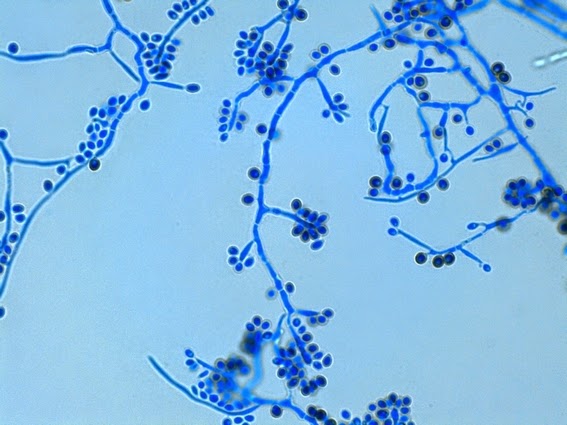
Sporothrix schenckii
O agente etiológico mais comum da esporotricose é o fungo Sporothrix schenckii e outras espécies do complexo Sporothrix (como S. brasiliensis, S. globosa e S. mexicana). Trata-se de um fungo dimórfico, ou seja, apresenta formas diferentes dependendo da temperatura: é filamentoso no ambiente (25°C) e leveduriforme nos tecidos humanos (37°C).
Epidemiologia
A esporotricose é endêmica em várias regiões tropicais e subtropicais do mundo, mas o Brasil tem se destacado por apresentar surtos urbanos com transmissão zoonótica, especialmente envolvendo gatos.
No estado do Rio de Janeiro, entre 1998 e 2022, foram registrados mais de 12 mil casos, com uma clara tendência de crescimento nos últimos anos. A doença também é relatada em São Paulo, Bahia, Minas Gerais e outros estados, muitas vezes associada a populações em vulnerabilidade social, onde o contato com animais não tratados é mais frequente.
A mortalidade é baixa nas formas cutâneas, mas pode atingir níveis preocupantes nas formas sistêmicas, particularmente em pacientes com HIV. A morbidade, no entanto, é elevada, pois a doença pode causar cicatrizes deformantes e exigir meses de tratamento. O paciente típico é um adulto jovem, geralmente do sexo feminino, com histórico de contato próximo com gatos doentes ou de trabalho em jardinagem.
Principais Reservatórios
Os principais reservatórios são:
- Gatos domésticos infectados, que eliminam o fungo por meio de lesões ulceradas, saliva e secreções.
- Ambiente: Solo, palha, vegetação em decomposição, principalmente em áreas rurais ou jardins.
A transmissão ocorre principalmente por arranhaduras, mordeduras ou contato com secreção de gatos infectados, mas também pode ocorrer por inoculação traumática com materiais orgânicos contaminados.
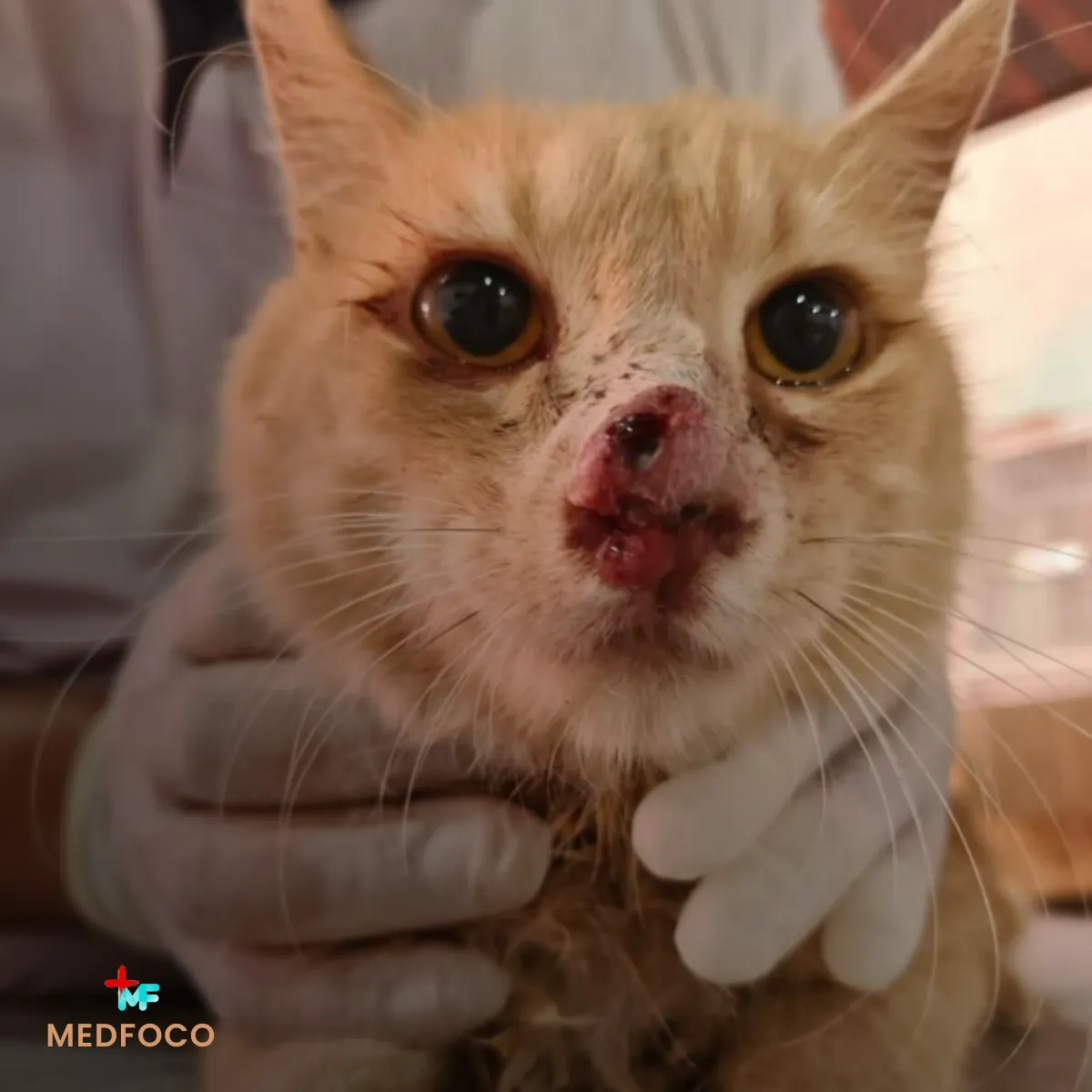
Ciclo de Vida
Não há um ciclo de vida complexo com hospedeiros intermediários. O fungo vive no ambiente como micélio (forma filamentosa) e, ao penetrar na pele humana, transforma-se em levedura. Essa forma leveduriforme se multiplica nos tecidos, provocando resposta inflamatória local. Em indivíduos imunocomprometidos, pode ocorrer disseminação hematogênica para outros órgãos.
Quadro Clínico
A esporotricose pode se manifestar de formas variadas, e o reconhecimento das apresentações clínicas facilita o diagnóstico precoce. O início geralmente ocorre com o surgimento de um nódulo ou pápula no local da inoculação (braços, mãos, pernas ou face), que evolui para ulceração. Na forma cutâneo-linfática, que é a mais comum, essas lesões se espalham seguindo os vasos linfáticos. Formas disseminadas e extracutâneas são mais raras, ocorrendo principalmente em pacientes imunossuprimidos.
Forma Cutânea (Mais Comum)
A esporotricose cutânea ocorre quando o fungo Sporothrix spp. penetra na pele através de ferimentos ou arranhaduras, frequentemente associada ao contato com gatos infectados ou material vegetal contaminado. Inicialmente, aparece um nódulo avermelhado e indolor, que pode ulcerar e drenar secreção purulenta. Em algumas semanas, novas lesões surgem ao longo do trajeto dos vasos linfáticos, formando um padrão característico chamado esporotricose cutâneo-linfática.
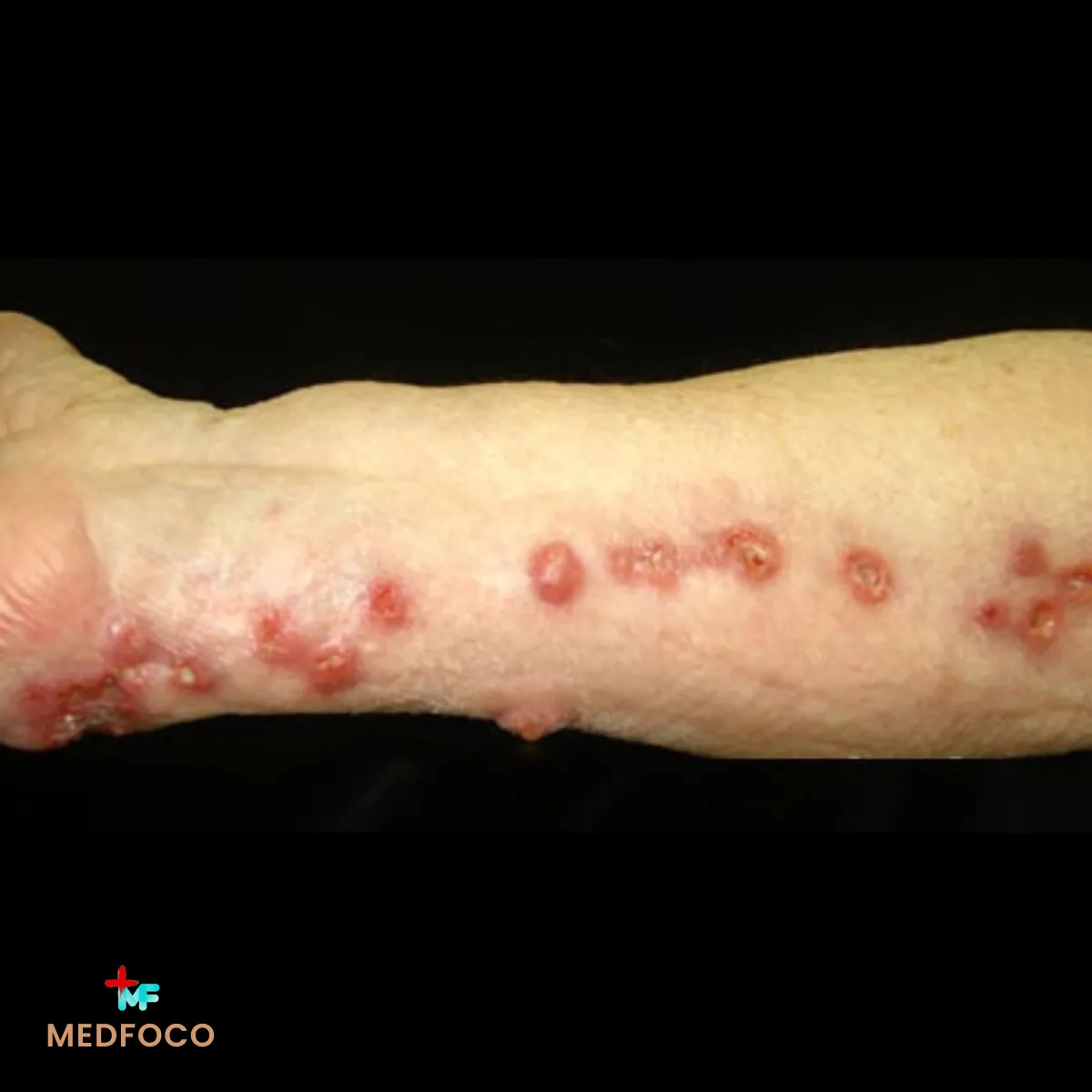
Além dessa apresentação, há também a forma cutânea fixa, na qual a infecção se restringe a uma única lesão nodular ou ulcerada, sem disseminação linfática. Esse tipo é mais frequente em indivíduos com boa resposta imunológica.
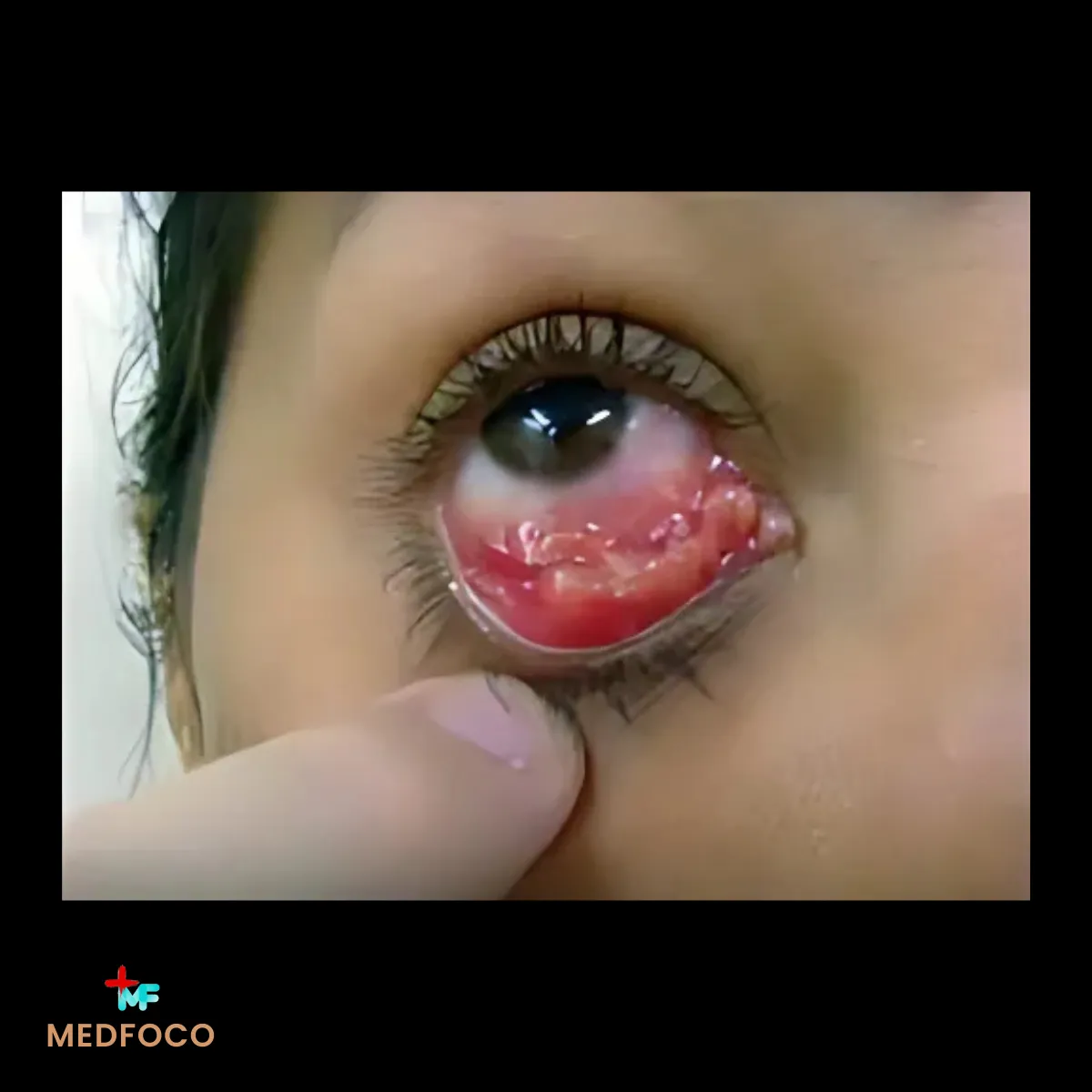
Mucosas
O fungo pode afetar mucosas, especialmente do nariz, boca e faringe, causando úlceras dolorosas e crônicas. Essa forma é menos comum, mas pode ocorrer em pessoas que inalam o fungo ou em casos de disseminação a partir de lesões cutâneas.
Pulmonar
Embora rara, a esporotricose pulmonar pode ocorrer quando o fungo é inalado, principalmente em trabalhadores expostos a grandes quantidades de material contaminado, como agricultores e jardineiros. A infecção pode se manifestar como tosse persistente, febre, dor torácica e sintomas semelhantes à tuberculose, com formação de nódulos pulmonares ou cavitações.
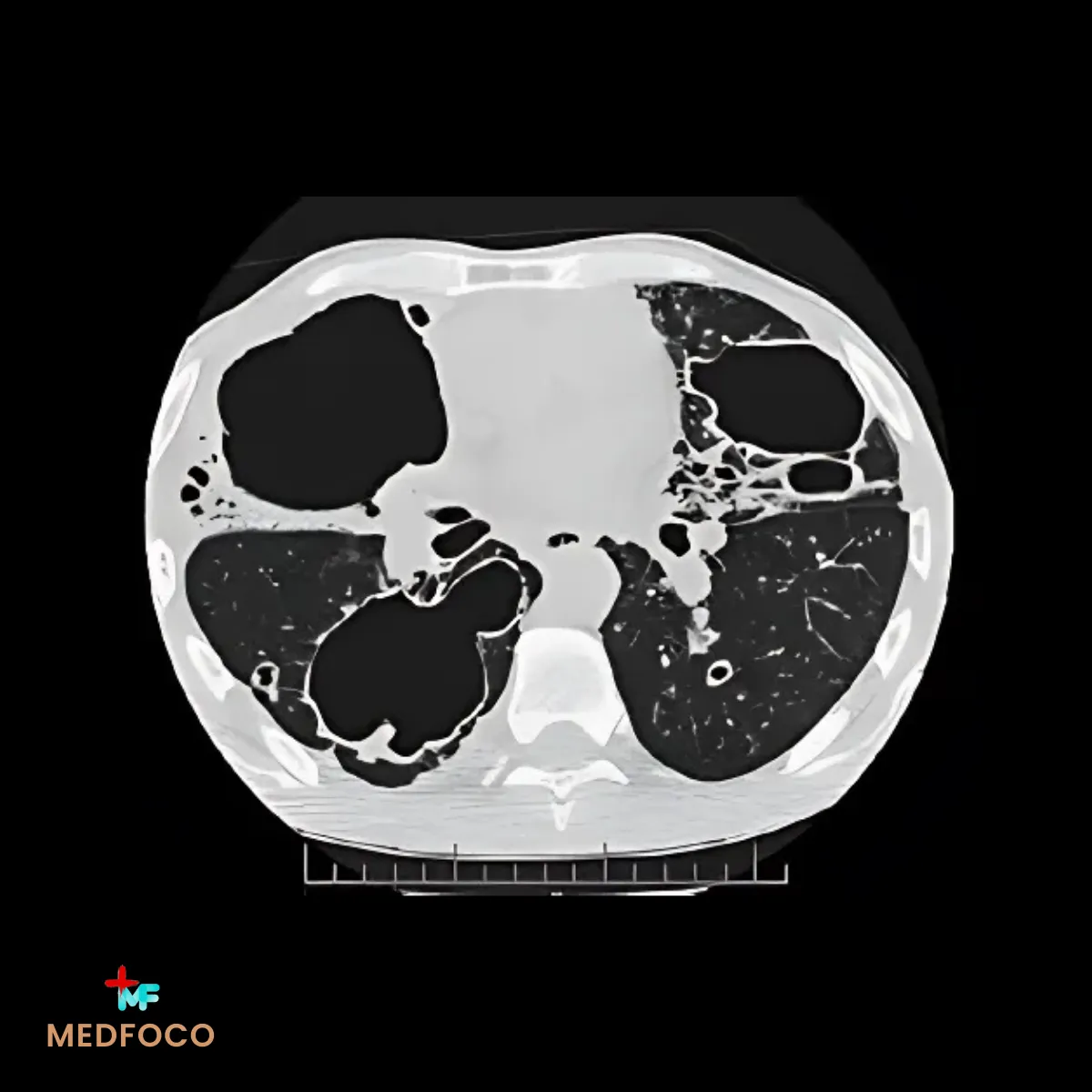
Forma Disseminada
A esporotricose disseminada é a forma mais grave da doença e ocorre quando o fungo se espalha pela corrente sanguínea, afetando órgãos internos como pulmões, fígado, ossos e até o sistema nervoso central. Esse quadro é mais comum em pacientes imunossuprimidos, como portadores de HIV/AIDS e pessoas em tratamento com imunossupressores. A doença pode levar a febre persistente, lesões cutâneas múltiplas, comprometimento ósseo e até meningite fúngica, tornando-se uma infecção potencialmente fatal se não tratada.
A infecção desencadeia uma reação inflamatória granulomatosa. Em pacientes com imunidade normal, a infecção tende a se limitar à pele e vasos linfáticos. Já em pacientes imunodeprimidos, o fungo pode disseminar-se pela via hematogênica, atingindo pulmões, ossos, articulações e até o sistema nervoso central.
Diagnóstico
O diagnóstico da esporotricose é clínico-laboratorial, sendo essencial a suspeita clínica baseada na história de exposição e nas lesões típicas. O padrão ouro é a cultura do fungo, mas exames histopatológicos e moleculares também auxiliam, especialmente nas formas atípicas ou sistêmicas.
Métodos diagnósticos:
- Clínico
- História de contato com gato doente ou material orgânico
- Lesões cutâneas nodulares e ulceradas, especialmente com padrão ascendente
- Laboratorial
- Cultura de fragmento da lesão em meio de Sabouraud
- Exame direto com colorações (PAS, Grocott): leveduras em forma de “charuto”
- Histopatologia: granulomas com necrose central e leveduras
- PCR: diagnóstico mais rápido, mas ainda limitado na rede pública
- Imagem
- Radiografia ou ressonância em casos de acometimento osteoarticular
- TC de tórax em casos pulmonares
Conduta inicial:
Diante de um caso suspeito, deve-se iniciar a investigação com coleta de material da lesão para cultura, realizar sorologia para HIV e investigar outros fatores de imunossupressão. Pacientes com sintomas sistêmicos devem ser rapidamente referenciados para avaliação especializada.
Acompanhamento
O acompanhamento do paciente com esporotricose deve considerar a forma clínica e o estado imunológico do paciente. Casos leves, com lesões únicas ou pouco sintomáticas, podem ser acompanhados ambulatorialmente com prescrição de antifúngico oral, avaliação periódica da resposta clínica e controle de efeitos colaterais da medicação. Em contrapartida, casos disseminados, com envolvimento de órgãos internos ou em pacientes imunossuprimidos, requerem internação hospitalar para terapia antifúngica endovenosa, exames complementares e manejo de possíveis complicações.
Tratamento
O tratamento da esporotricose depende da forma clínica e da gravidade do caso. Em geral, utiliza-se antifúngicos por via oral por períodos prolongados (meses), com boa resposta nas formas cutâneas. Em pacientes imunossuprimidos ou com formas extracutâneas, o uso de antifúngicos intravenosos é necessário. O tratamento dos animais de estimação também é essencial para o controle da cadeia de transmissão.
Ambulatorial
A terapia de escolha das formas cutânea, mucosa, osteoarticular é com o Itraconazol. O uso deve ser feito até a cura clínica:
- Reepitelização completa
- Ausência de exsudato, crostas, infiltração, descamação e eritema significativo
Itraconazol (100 mg/comprimido) 100-400 mg/dia VO em 1-2x/dia após as refeições até cura clínica (em média cerca de 2-3 meses de tratamento):
- Forma osteoarticular: 200 mg VO de 12/12 horas por 6 meses e, se ainda houver doença, 200 mg VO 1-2x/dia por mais 6 meses (se HIV, usar até CD4 > 200 células/microL);
- Após a cura clínica, pode ser indicado 200 mg VO 1x/dia em pacientes imunocomprometidos pelo resto da vida.
A Solução saturada de Iodeto de potássio pode ser usada como opção de associação ao Itraconazol em casos refratários ou como monoterapia de baixo custo em casos simples cutâneos.
Iodeto de potássio(SSKI) (1,42 g/mL – 100 g Iodeto de potássio + 70 mL água destilada): no adulto administrar 5 gotas VO 3x/dia. Aumentar 1 gota por dia até o máximo de 30-40 gotas 3x/dia. Na criança, administrar até 15 gotas 3x/dia:
- Administrar com leite ou suco de frutas, para melhor tolerância;
- Alguns estudos brasileiros sugerem a administração de doses menores de Iodeto de potássio com boa resposta terapêutica (2,8-6 g/dia).
Existe também a Terbinafina, uma medicação que é indicada quando Itraconazol ou solução saturada de Iodeto de potássio não são toleradas ou não podem ser usadas.
Terbinafina (250 mg/comprimido) 250-500 mg VO 1x/dia até cura clínica;
Hospitalar
O tratamento hospitalar está reservado aos casos disseminados, sistêmicos ou refratários ao tratamento ambulatorial – situações comuns em paciente imunosuprimidos. A medicação de escolha são os antifungicos endovenosos em monoterapia com o objetivo de desmame após melhora clínica e descalonamento para continuar via ambulatorial.
Como primeira linha usamos uma das opções de Anfotericina durante 10 a 14 dias.
Anfotericina B complexo lipídico ou lipossomal (5 mg/mL suspensão) 3-5 mg/kg/dia EV 1x/dia até resposta clínica favorável;
Anfotericina B deoxicolato (50 mg pó liofilizado) 0,3-1 mg/kg/dia EV 1x/dia até resposta clínica favorável.
Seguimento
O seguimento inclui avaliações periódicas para controle da resposta clínica ao antifúngico e detecção precoce de falhas terapêuticas. A alta hospitalar pode ser considerada quando há regressão das lesões, ausência de febre e estabilidade clínica. A falha terapêutica é definida pela ausência de melhora após 8 a 12 semanas de tratamento adequado. Já a cura se confirma com a cicatrização total das lesões, ausência de sinais inflamatórios e negativação da cultura fúngica, quando realizada.
📚 Referências Bibliográficas
- Barros, M.B.L. et al. Esporotricose: revisão e atualização. An Bras Dermatol. 2011;86(4):700-711.
- Gremião, I.D.F. et al. Zoonotic epidemic of sporotrichosis: Cat to human transmission. PLoS Pathog. 2017;13(1):e1006077.
- Ministério da Saúde. Manual de Vigilância da Esporotricose Humana e Animal. 2022.
- Chakrabarti A, Bonifaz A. Epidemiology of Sporotrichosis. Curr Fungal Infect Rep. 2022.
- Fiocruz. Esporotricose: situação epidemiológica. https://portal.fiocruz.br





