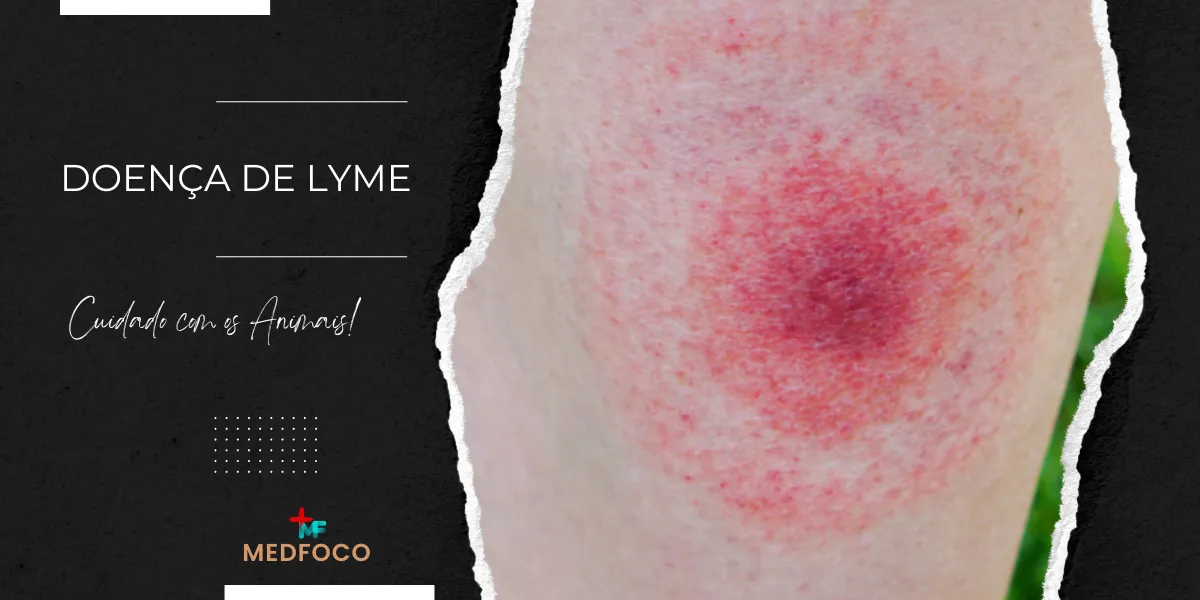
Doença de Lyme
A Doença de Lyme é uma zoonose infecciosa causada por bactérias do complexo Borrelia burgdorferi sensu lato, transmitida por carrapatos do gênero Ixodes. É a doença transmitida por artrópodes mais comum em regiões temperadas do hemisfério norte, com destaque para os Estados Unidos e Europa. Clinicamente, a doença apresenta três fases progressivas: localizada, disseminada precoce e disseminada tardia, podendo acometer pele, articulações, sistema nervoso e coração. O reconhecimento precoce e o tratamento adequado previnem complicações crônicas.
Agente Etiológico
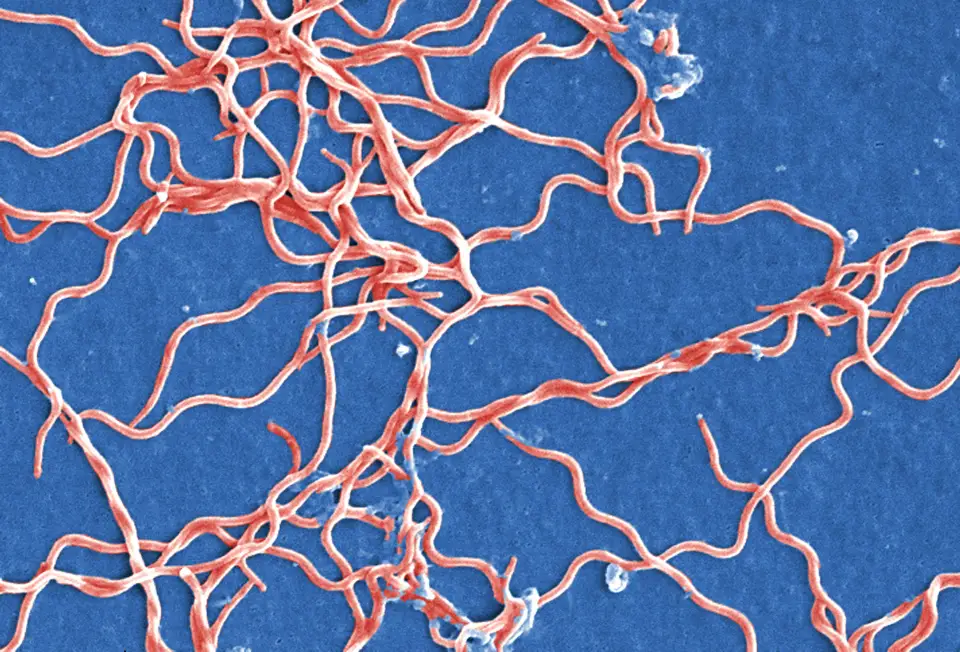
Borrelia burgdorferi
A doença é causada por espiroquetas do complexo Borrelia burgdorferi sensu lato, sendo as principais espécies envolvidas:
- Borrelia burgdorferi sensu stricto (América do Norte)
- Borrelia afzelii (Europa)
- Borrelia garinii (Europa e Ásia)
São espiroquetas móveis, com capacidade de invadir tecidos e escapar da resposta imune do hospedeiro.
Epidemiologia
A Doença de Lyme é endêmica nos Estados Unidos, principalmente nos estados do nordeste, centro-oeste e costa do Pacífico. Na Europa, ocorre sobretudo em áreas de floresta temperada, como Alemanha, Áustria, Suíça e países nórdicos.
No Brasil, não há confirmação de casos autóctones clássicos da Doença de Lyme com Borrelia burgdorferi sensu lato, mas existe uma condição clinicamente semelhante, chamada Síndrome Baggio-Yoshinari, relacionada a outras espécies de Borrelia, com transmissão ainda pouco esclarecida.
- Incidência (EUA): Cerca de 30.000 casos notificados por ano (número real estimado >300.000)
- Morbidade: Pode causar complicações neurológicas e articulares crônicas
- Mortalidade: Rara, geralmente associada a complicações cardíacas
Perfil típico: Pessoas que frequentam áreas arborizadas ou rurais, durante meses quentes, especialmente entre maio e agosto
Principais Reservatórios
A principal cadeia de transmissão envolve:
- Carrapatos do gênero Ixodes, especialmente Ixodes scapularis (EUA) e Ixodes ricinus (Europa)
- Reservatórios animais: roedores silvestres (ex.: camundongos de patas brancas), veados, aves
A transmissão ocorre quando carrapatos infectados permanecem aderidos à pele humana por mais de 24 a 36 horas, permitindo a migração da Borrelia da saliva do vetor para a corrente sanguínea.
Ciclo de Vida
O ciclo envolve três estágios do carrapato (larva, ninfa e adulto), que se alimentam de sangue de diferentes hospedeiros durante seu desenvolvimento. A infecção humana ocorre mais frequentemente pela picada da ninfa, que é pequena e passa despercebida. Após inoculação da Borrelia na pele, a bactéria se dissemina hematogênica e linfaticamente, podendo atingir múltiplos órgãos.
Quadro Clínico
A Doença de Lyme apresenta três fases clínicas distintas. A evolução nem sempre é linear e nem todos os pacientes passam por todas as fases. Os sinais precoces são cutâneos e gerais; os tardios envolvem articulações, sistema nervoso e coração.
Fase localizada precoce (até 30 dias da infecção)
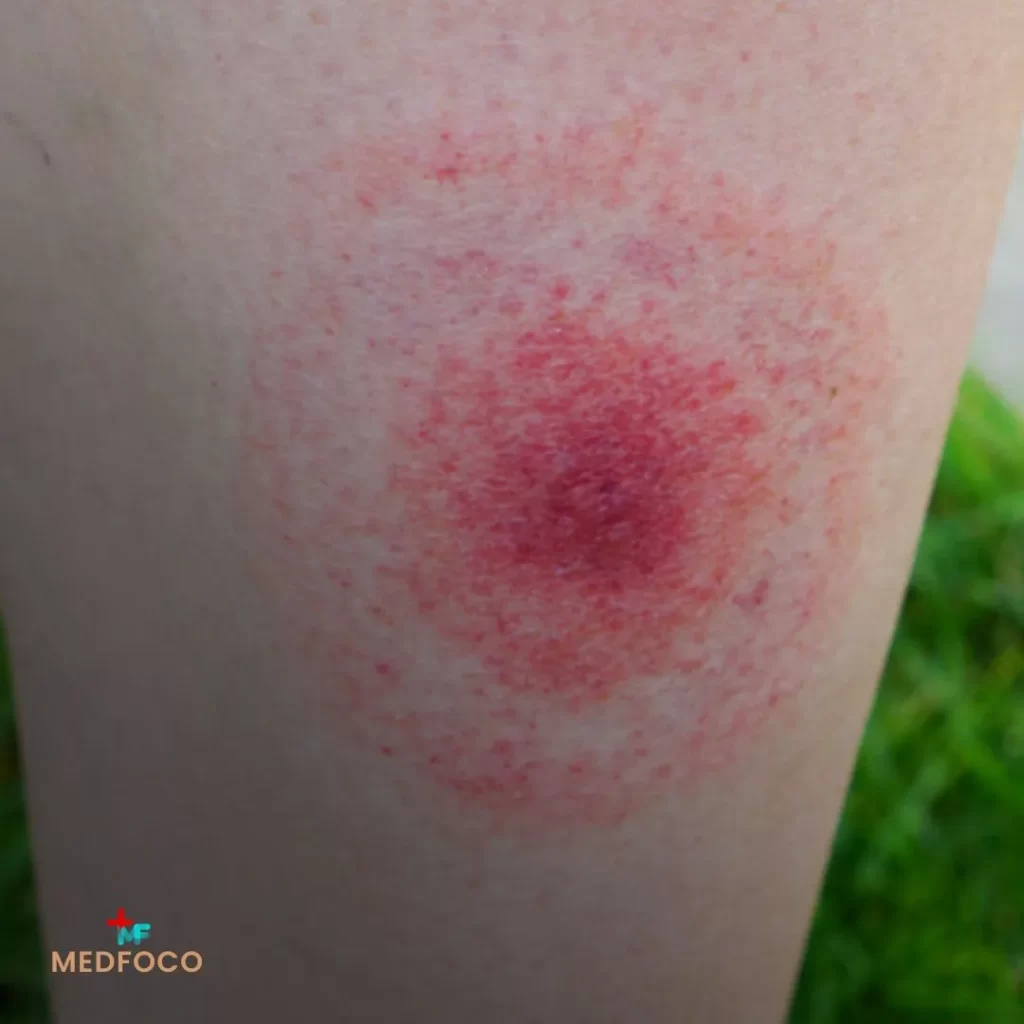
A bactéria se multiplica localmente na pele, provocando a lesão típica: o eritema migratório, associado a sintomas sistêmicos leves.
Sinais e sintomas:
- Eritema migratório (mancha avermelhada em expansão, com clareamento central – “em alvo”)
- Início entre 3 e 30 dias após a picada
- Febre baixa, calafrios
- Mialgia, cefaleia
- Fadiga, mal-estar geral
- Adenomegalia regional
Fase disseminada precoce (semanas a poucos meses após infecção)
A Borrelia se dissemina via hematogênica, podendo afetar pele, articulações, sistema nervoso e coração. Os sintomas são variados e podem ocorrer mesmo sem a fase anterior ter sido percebida.
Sinais e sintomas:
- Lesões cutâneas múltiplas (eritemas secundários)
- Artralgia migratória ou oligoartrite intermitente
- Neurite craniana (especialmente paralisia facial periférica unilateral ou bilateral)
- Meningite asséptica
- Neurite sensitiva periférica
- Miocardite, bloqueios AV de grau variável
- Febre recorrente, sudorese, fadiga intensa
Fase disseminada tardia (meses a anos após infecção)
Caracterizada por complicações inflamatórias crônicas, principalmente artrite de Lyme e neuroborreliose crônica. Pode ocorrer após infecção não tratada ou tratada tardiamente.
Sinais e sintomas:
- Artrite crônica, principalmente em joelhos, com derrame articular recorrente
- Encefalopatia leve: distúrbios de memória, concentração e humor
- Polineuropatia crônica: parestesias, dor neuropática
- Acrodermatite crônica atrófica (em casos europeus)
A espiroqueta invade a pele no local da picada e provoca reação inflamatória local (eritema migratório). Em seguida, dissemina-se pela corrente sanguínea e linfática, podendo atingir articulações, sistema nervoso central, coração e olhos. A infecção desencadeia uma resposta imune mediada por células, mas a bactéria possui mecanismos de evasão, o que favorece infecção persistente e inflamação crônica em fases tardias.
Diagnóstico
O diagnóstico é clínico nas fases iniciais (presença de eritema migratório + exposição a carrapatos). Nas fases mais avançadas, requer confirmação sorológica.
Métodos diagnósticos:
Clínico (fase precoce): eritema migratório com histórico de exposição em área endêmica = diagnóstico presuntivo
- Sorologia (fase disseminada):
- ELISA para anticorpos IgM e IgG
- Teste confirmatório com Western blot
- PCR (líquor, sinovial): em casos neurológicos ou articulares
- Líquor: pleocitose linfocitária, proteínas elevadas (em meningite de Lyme)
- ECG ou holter: em casos com sintomas cardíacos
Acompanhamento
Pacientes com doença localizada e início precoce do tratamento geralmente evoluem bem com antibióticos orais. Casos com acometimento neurológico, cardíaco ou articular crônico exigem acompanhamento com neurologista, cardiologista ou reumatologista. É importante monitorar sintomas residuais, que podem persistir por semanas ou meses após a cura bacteriológica (síndrome pós-Lyme).
Tratamento
A base do tratamento é a antibioticoterapia adequada à fase da doença. O tratamento precoce é altamente eficaz e previne as fases mais graves.
Ambulatorial
O tratamento ambulatorial é destinado aos pacientes de alto risco que preenchem todos os 3 critérios:
- Presença de picada pelo carrapato do gênero Ixodes;
- Área endêmica;
- Vetor fixado à pele por mais de 36 horas.
É feito a profilaxia em monoterapia com a Doxiciclina sendo a primeira linha e a Miociclina sendo uma opção:
1ª linha: Doxiciclina 200 mg VO dose única;
Minociclina 200 mg VO dose única.
Hospitalar
O tratamento hospitalar é destinado aos pacientes a partir da fase localizada precoce da doença:
Doxiciclina 100 mg VO/EV (componente estratégico) 12/12 horas, por 10 dias;
Amoxicilina 500 mg VO/EV 8/8 horas, por 14 dias;
Cefuroxima 500 mg VO 12/12 horas ou EV de 8/8 horas, por 14 dias.
Segunda linha de tratamento, escolha uma opção:
- Azitromicina 500 mg VO/EV de 24/24 horas, por 7 dias;
- Claritromicina 500 mg de 12/12 horas VO/EV, por 14-21 dias.
O tratamento para a complicação cardíaca presente na fase disseminada precoce varia de acordo com o tipo de BAV:
Bloqueio AV de primeiro grau (1ª linha de tratamento): Escolha uma das opções:
- Doxiciclina 100 mg VO 12/12 horas, por 14-21 dias;
- Amoxicilina 500 mg VO 8/8 horas, por 14-21 dias (esquema preferencial se gestante).
Bloqueio AV de segundo ou terceiro grau (1ª linha de tratamento):
- Ceftriaxona 2 g IV de 24/24 horas, por 14-21 dias.
Bloqueio AV de segundo ou terceiro grau (tratamento alternativo): Escolha uma das opções:
- Cefotaxima 1 g IV 4/4 horas, por 14-21 dias;
- Penicilina G 3 milhões unidades IV 4/4 horas, por 14-21 dias.
Para a complicação relacionada a Paralisia de Bell sempre realizar punção lombar para excluir meningite. Realizamos o tratamento com:
1ª linha de tratamento: Escolha uma das opções:
- Doxiciclina 100 mg VO 12/12 horas, por 14 dias;
- Amoxicilina 500 mg VO 8/8 horas, por 14 dias.
Tratamento alternativo: Escolha uma das opções:
- Cefuroxima 500 mg VO 12/12 horas, por 14 dias;
- Ceftriaxona 2 g IV de 24/24 horas, por 14 dias.
Para pacientes com meningite / encefalite:
1ª linha de tratamento: Escolha uma das opções:
- Doxiciclina 100 mg VO/EV (componente estratégico) 12/12 horas, por 14-21 dias;
- Ceftriaxona 2g IV de 24/24 horas, por 14-21 dias;
- Cefotaxima 1g IV 4/4 horas, por 14-21 dias.
Tratamento alternativo: Escolha uma das opções:
- Amoxicilina 500 mg VO/EV 8/8 horas, por 14-21 dias;
- Penicilina G 3 milhões unidades IV 4/4 horas, por 14-21 dias.
Para artrite:
1ª linha de tratamento: Escolha uma das opções:
- Doxiciclina 100 mg VO 12/12 horas, por 28 dias;
- Amoxicilina 500 mg VO 8/8 horas, por 28 dias;
- Cefuroxima 500 mg VO 12/12 horas, por 28 dias.
Tratamento alternativo: Escolha uma das opções:
- Ceftriaxona 2 g EV de 24/24 horas, por 14-28 dias;
- Penicilina G 20-24 milhões unidades IV de 24/24 horas, por 14-28 dias.
Seguimento
Pacientes tratados devem ser reavaliados periodicamente. Persistência de sintomas (ex: artralgia, fadiga) pode ocorrer mesmo após erradicação da bactéria. Nessas situações, não há indicação de novo ciclo de antibióticos, apenas suporte clínico. Sintomas como bloqueios cardíacos ou manifestações neurológicas exigem acompanhamento específico.
📚 Referências Bibliográficas
- SciELO – Brasil. Doenças Infecciosas. Doença de Lyme: Síndrome brasileira ou síndrome de Lyme? [Online]. Disponível em: <https://www.scielo.br/j/ramb/a/RVcSMZc3KYnkQnQN57xScPB/>. Acesso em: 22 out. 2024.
- SciELO – Brasil. Borreliose de Lyme: Doenças Infecciosas. [Online]. Disponível em: <https://www.scielo.br/j/abd/a/5SCtn6bCqhLWmjjnbRRzSwf/>. Acesso em: 22 out. 2024.
Manuais MSD. Doenças Infecciosas: Doença de Lyme. [Online]. Disponível em: <https://www.msdmanuals.com/pt/profissional/doenças-infecciosas/espiroquetas/doença-de-lyme>. Acesso em: 22 out. 2024.