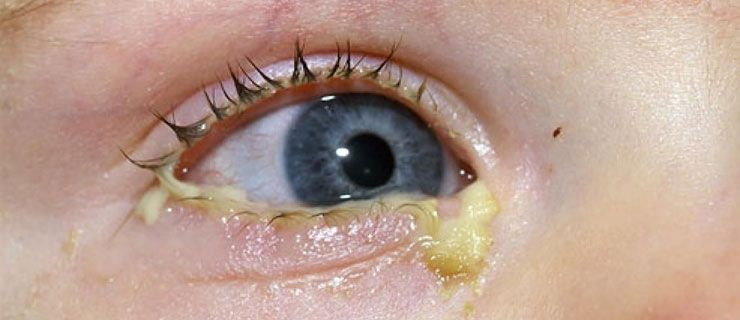
Esporotricose A esporotricose é uma micose subcutânea causada por fungos do gênero Sporothrix, que acomete principalmente a pele e os tecidos linfáticos, mas também pode afetar órgãos internos, especialmente em indivíduos imunossuprimidos. Trata-se de uma zoonose emergente, com grande relevância em áreas urbanas e periurbanas, principalmente devido à transmissão por gatos infectados. É conhecida popularmente como “doença da roseira”, embora hoje sua principal fonte de infecção esteja associada ao contato com animais, principalmente felinos. Agente Etiológico Sporothrix schenckii O agente etiológico mais comum da esporotricose é o fungo Sporothrix schenckii e outras espécies do complexo Sporothrix (como S. brasiliensis, S. globosa e S. mexicana). Trata-se de um fungo dimórfico, ou seja, apresenta formas diferentes dependendo da temperatura: é filamentoso no ambiente (25°C) e leveduriforme nos tecidos humanos (37°C). Epidemiologia A esporotricose é endêmica em várias regiões tropicais e subtropicais do mundo, mas o Brasil tem se destacado por apresentar surtos urbanos com transmissão zoonótica, especialmente envolvendo gatos. No estado do Rio de Janeiro, entre 1998 e 2022, foram registrados mais de 12 mil casos, com uma clara tendência de crescimento nos últimos anos. A doença também é relatada em São Paulo, Bahia, Minas Gerais e outros estados, muitas vezes associada a populações em vulnerabilidade social, onde o contato com animais não tratados é mais frequente. A mortalidade é baixa nas formas cutâneas, mas pode atingir níveis preocupantes nas formas sistêmicas, particularmente em pacientes com HIV. A morbidade, no entanto, é elevada, pois a doença pode causar cicatrizes deformantes e exigir meses de tratamento. O paciente típico é um adulto jovem, geralmente do sexo feminino, com histórico de contato próximo com gatos doentes ou de trabalho em jardinagem. Principais Reservatórios Os principais reservatórios são: Gatos domésticos infectados, que eliminam o fungo por meio de lesões ulceradas, saliva e secreções. Ambiente: Solo, palha, vegetação em decomposição, principalmente em áreas rurais ou jardins. A transmissão ocorre principalmente por arranhaduras, mordeduras ou contato com secreção de gatos infectados, mas também pode ocorrer por inoculação traumática com materiais orgânicos contaminados. Ciclo de Vida Não há um ciclo de vida complexo com hospedeiros intermediários. O fungo vive no ambiente como micélio (forma filamentosa) e, ao penetrar na pele humana, transforma-se em levedura. Essa forma leveduriforme se multiplica nos tecidos, provocando resposta inflamatória local. Em indivíduos imunocomprometidos, pode ocorrer disseminação hematogênica para outros órgãos. Quadro Clínico A esporotricose pode se manifestar de formas variadas, e o reconhecimento das apresentações clínicas facilita o diagnóstico precoce. O início geralmente ocorre com o surgimento de um nódulo ou pápula no local da inoculação (braços, mãos, pernas ou face), que evolui para ulceração. Na forma cutâneo-linfática, que é a mais comum, essas lesões se espalham seguindo os vasos linfáticos. Formas disseminadas e extracutâneas são mais raras, ocorrendo principalmente em pacientes imunossuprimidos. Forma Cutânea (Mais Comum) A esporotricose cutânea ocorre quando o fungo Sporothrix spp. penetra na pele através de ferimentos ou arranhaduras, frequentemente associada ao contato com gatos infectados ou material vegetal contaminado. Inicialmente, aparece um nódulo avermelhado e indolor, que pode ulcerar e drenar secreção purulenta. Em algumas semanas, novas lesões surgem ao longo do trajeto dos vasos linfáticos, formando um padrão característico chamado esporotricose cutâneo-linfática. Além dessa apresentação, há também a forma cutânea fixa, na qual a infecção se restringe a uma única lesão nodular ou ulcerada, sem disseminação linfática. Esse tipo é mais frequente em indivíduos com boa resposta imunológica. Mucosas O fungo pode afetar mucosas, especialmente do nariz, boca e faringe, causando úlceras dolorosas e crônicas. Essa forma é menos comum, mas pode ocorrer em pessoas que inalam o fungo ou em casos de disseminação a partir de lesões cutâneas. Pulmonar Embora rara, a esporotricose pulmonar pode ocorrer quando o fungo é inalado, principalmente em trabalhadores expostos a grandes quantidades de material contaminado, como agricultores e jardineiros. A infecção pode se manifestar como tosse persistente, febre, dor torácica e sintomas semelhantes à tuberculose, com formação de nódulos pulmonares ou cavitações. Forma Disseminada A esporotricose disseminada é a forma mais grave da doença e ocorre quando o fungo se espalha pela corrente sanguínea, afetando órgãos internos como pulmões, fígado, ossos e até o sistema nervoso central. Esse quadro é mais comum em pacientes imunossuprimidos, como portadores de HIV/AIDS e pessoas em tratamento com imunossupressores. A doença pode levar a febre persistente, lesões cutâneas múltiplas, comprometimento ósseo e até meningite fúngica, tornando-se uma infecção potencialmente fatal se não tratada. A esporotricose cutânea ocorre quando o fungo Sporothrix spp. penetra na pele através de ferimentos ou arranhaduras, frequentemente associada ao contato com gatos infectados ou material vegetal contaminado. Inicialmente, aparece um nódulo avermelhado e indolor, que pode ulcerar e drenar secreção purulenta. Em algumas semanas, novas lesões surgem ao longo do trajeto dos vasos linfáticos, formando um padrão característico chamado esporotricose cutâneo-linfática. Além dessa apresentação, há também a forma cutânea fixa, na qual a infecção se restringe a uma única lesão nodular ou ulcerada, sem disseminação linfática. Esse tipo é mais frequente em indivíduos com boa resposta imunológica. O fungo pode afetar mucosas, especialmente do nariz, boca e faringe, causando úlceras dolorosas e crônicas. Essa forma é menos comum, mas pode ocorrer em pessoas que inalam o fungo ou em casos de disseminação a partir de lesões cutâneas. Embora rara, a esporotricose pulmonar pode ocorrer quando o fungo é inalado, principalmente em trabalhadores expostos a grandes quantidades de material contaminado, como agricultores e jardineiros. A infecção pode se manifestar como tosse persistente, febre, dor torácica e sintomas semelhantes à tuberculose, com formação de nódulos pulmonares ou cavitações. A esporotricose disseminada é a forma mais grave da doença e ocorre quando o fungo se espalha pela corrente sanguínea, afetando órgãos internos como pulmões, fígado, ossos e até o sistema nervoso central. Esse quadro é mais comum em pacientes imunossuprimidos, como portadores de HIV/AIDS e pessoas em tratamento com imunossupressores. A doença pode levar a febre persistente, lesões cutâneas múltiplas, comprometimento ósseo e até meningite fúngica, tornando-se uma infecção potencialmente fatal se não tratada. A infecção desencadeia uma reação inflamatória granulomatosa.