Síndrome de Pseudoexfoliação
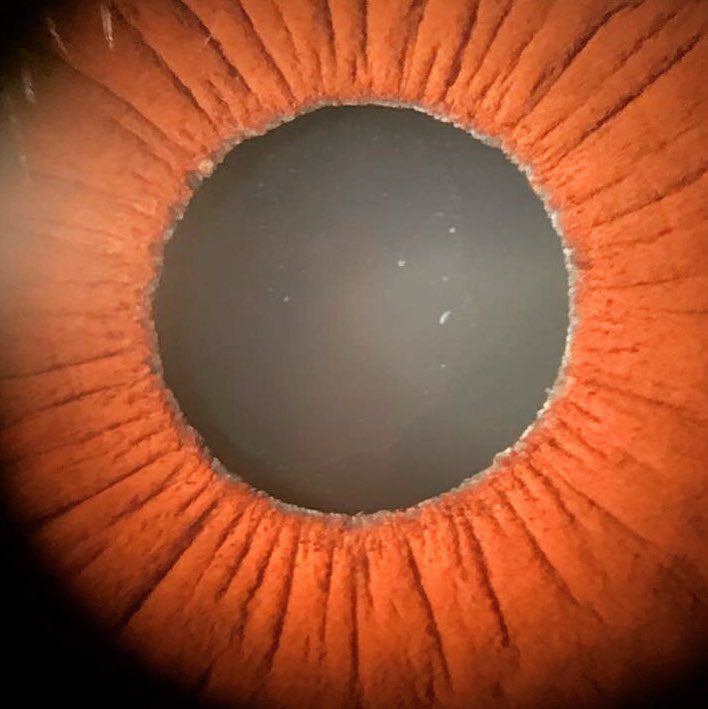
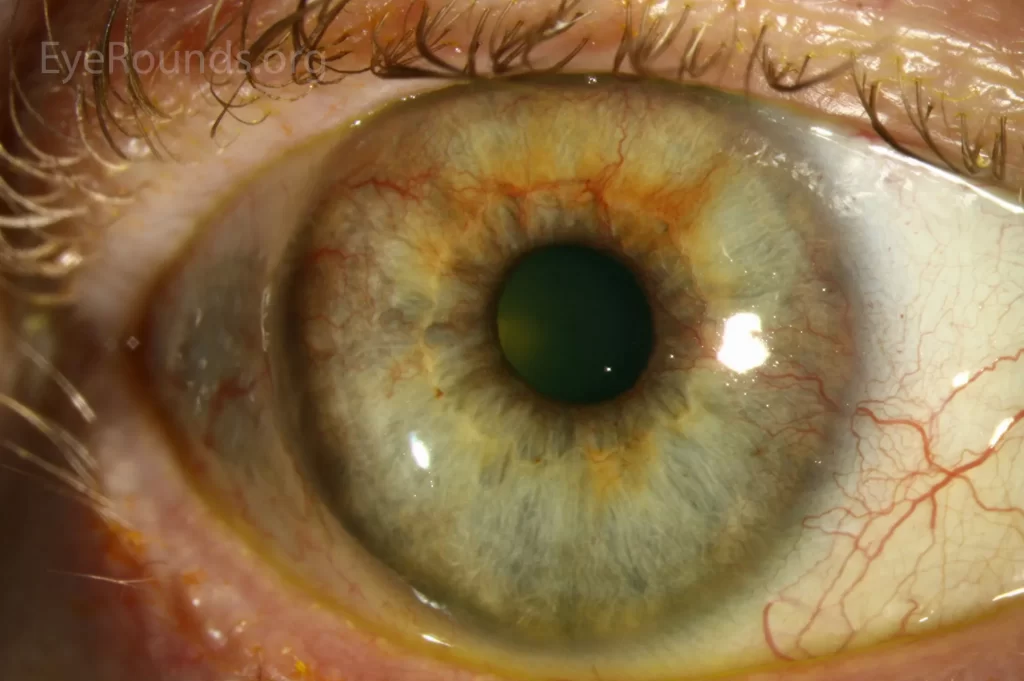
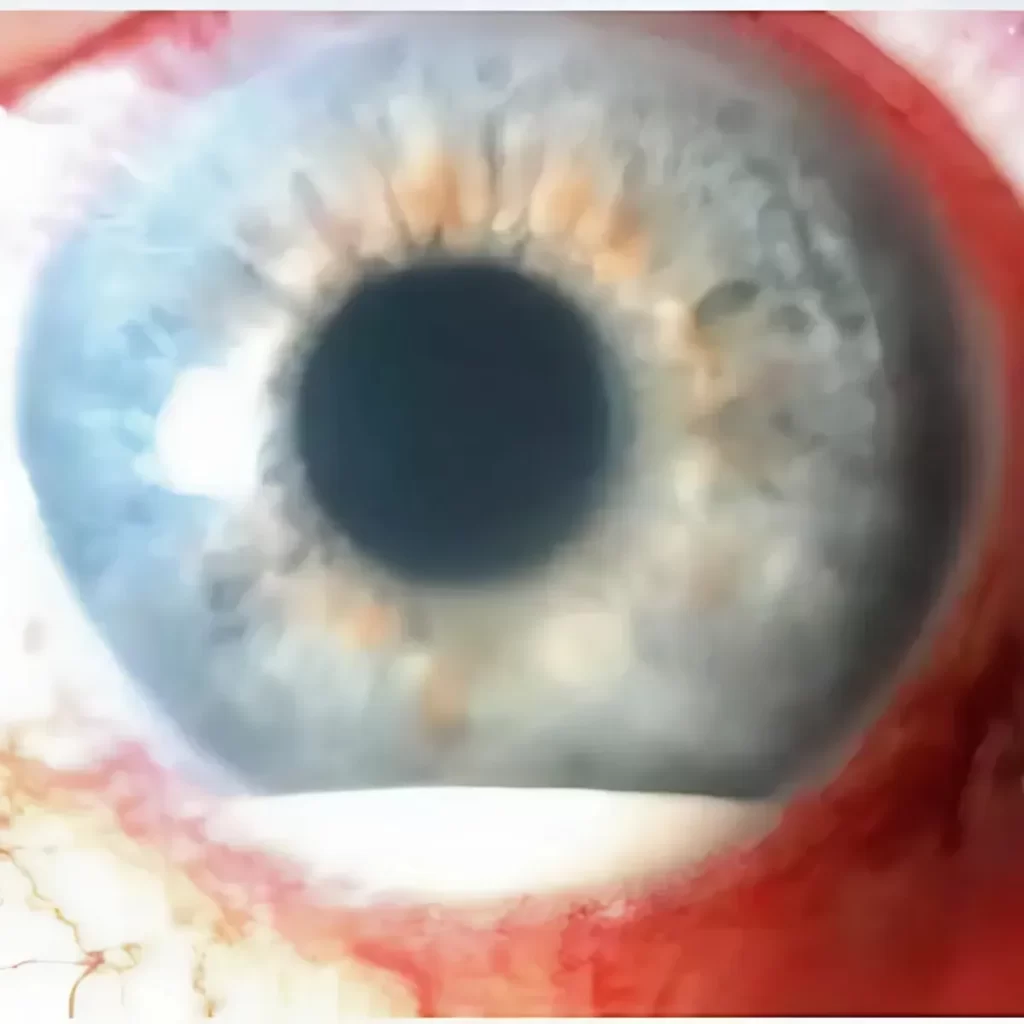
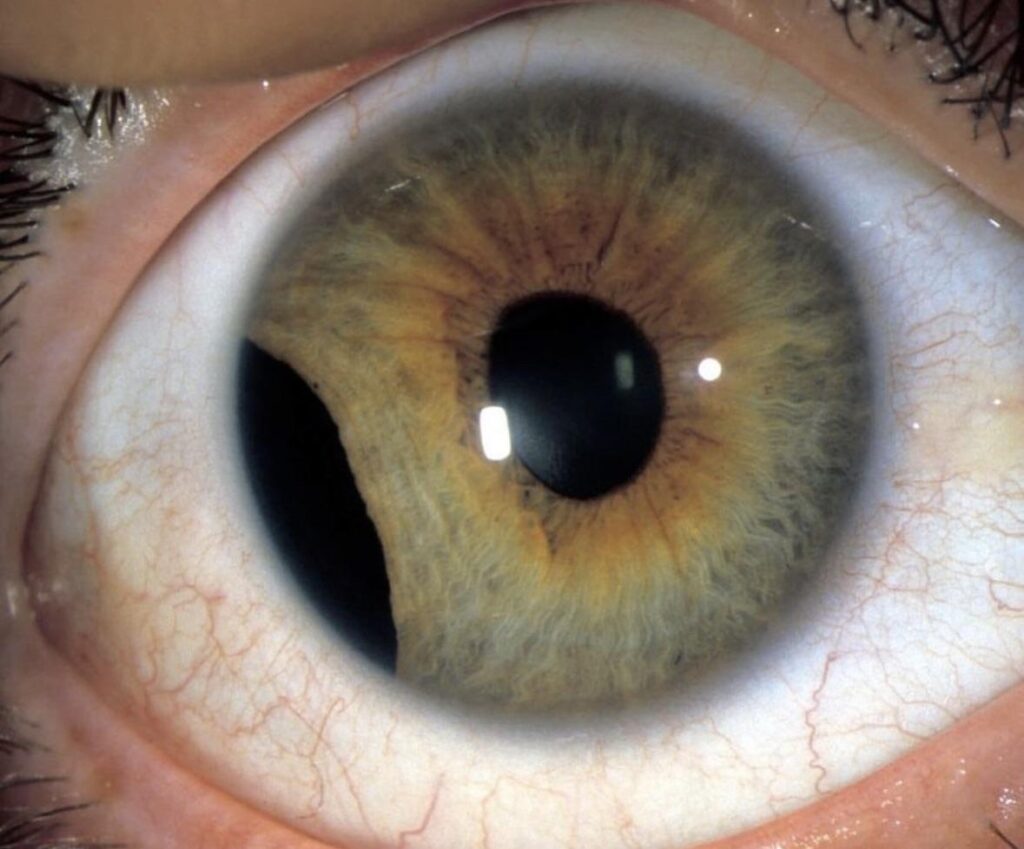
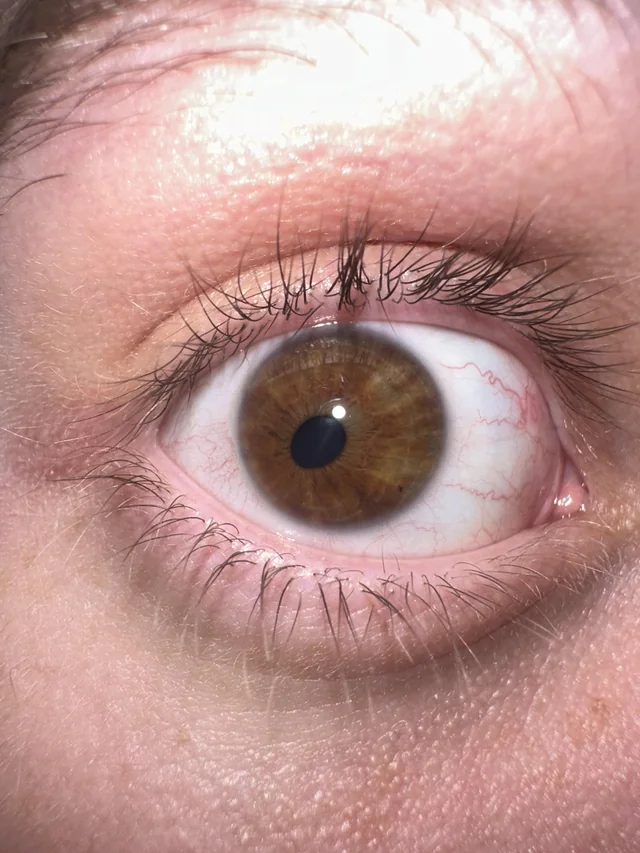
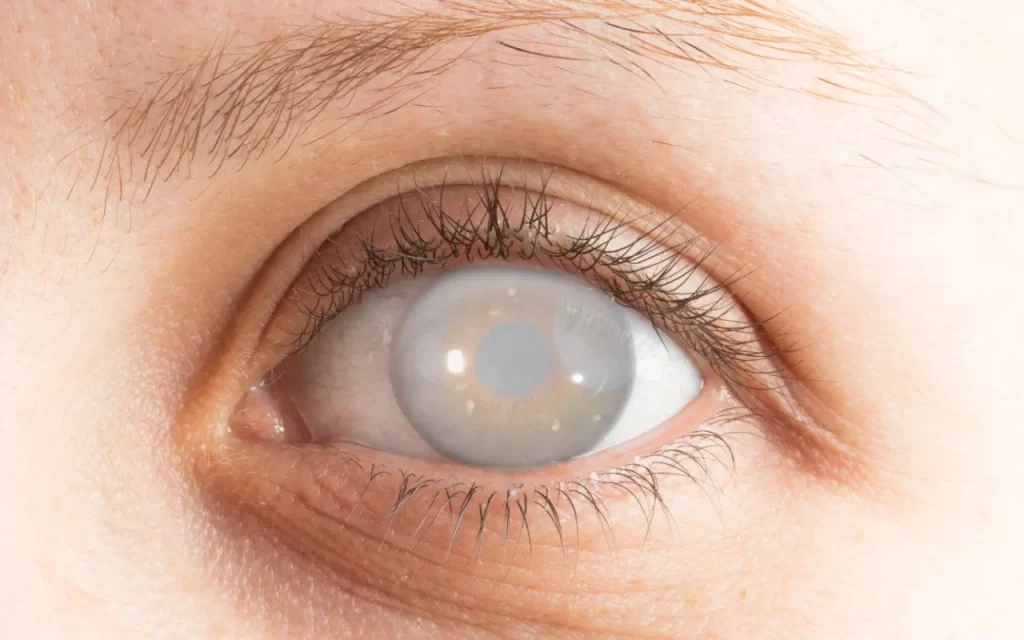
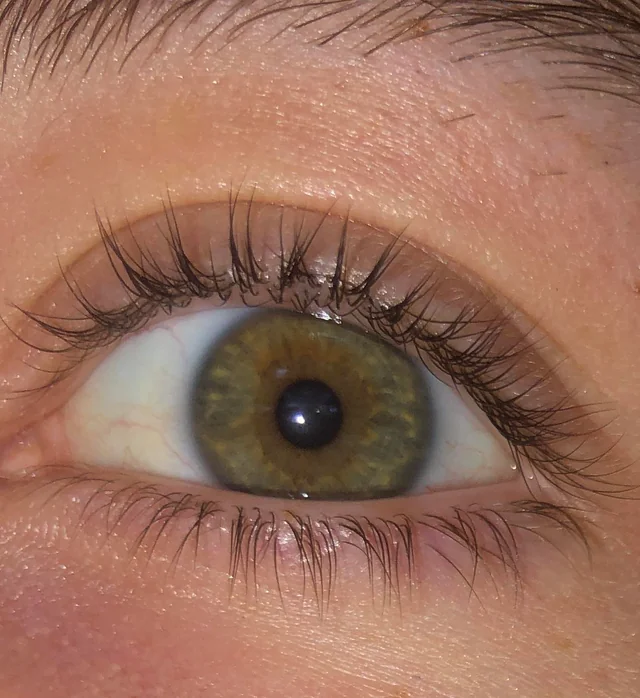
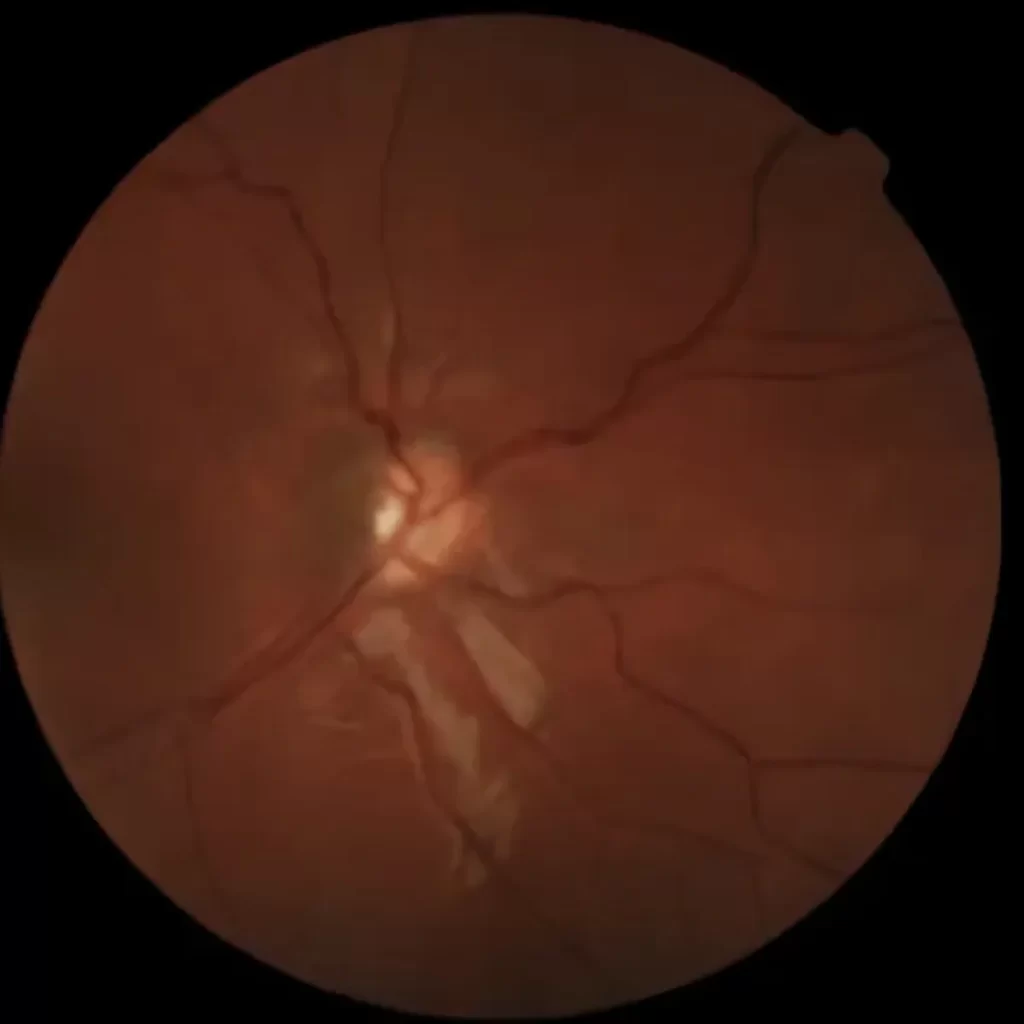
Síndrome de Pseudoexfoliação A Síndrome de Pseudoexfoliação (PEX) é uma doença sistêmica caracterizada pelo acúmulo de material fibrilar anômalo nos tecidos oculares e em órgãos extraculares. Essa síndrome está fortemente associada ao desenvolvimento de glaucoma pseudoexfoliativo, sendo uma das principais causas de glaucoma de ângulo aberto secundário. Fisiopatologia A Síndrome de Pseudoexfoliação ocorre devido à deposição anormal de um material fibrilar na superfície do cristalino, íris, corpo ciliar, malha trabecular e outras estruturas oculares. Esse material pode levar ao comprometimento da drenagem do humor aquoso, resultando no aumento da pressão intraocular (PIO) e consequente dano ao nervo óptico. Além do envolvimento ocular, há evidências de que a PEX pode afetar outros órgãos, como coração, pulmões e rins. Os pacientes com PEX podem ser assintomáticos ou apresentar sinais como aumento progressivo da PIO, atrofia da íris e pupilas pouco reativas. O exame oftalmológico revela a presença de material pseudoexfoliativo no cristalino, especialmente ao redor da margem pupilar, formando um padrão em “disco de touro”. O ângulo da câmara anterior pode apresentar pigmentação irregular devido à liberação de fragmentos do material pseudoexfoliativo. Em casos mais avançados, pode haver aumento da escavação do nervo óptico, levando ao diagnóstico de glaucoma pseudoexfoliativo. Tratamento O tratamento da Síndrome de Pseudoexfoliação visa controlar a pressão intraocular e prevenir a progressão para glaucoma. As abordagens incluem: Colírios hipotensores oculares, como betabloqueadores, análogos de prostaglandinas e inibidores da anidrase carbônica. Tratamento a laser (trabeculoplastia a laser de argônio ou seletiva), indicado para melhorar a drenagem do humor aquoso. Cirurgia filtrante (trabeculectomia ou implante de drenagem), em casos de glaucoma refratário ao tratamento clínico. Monitoramento oftalmológico contínuo, essencial para acompanhar a progressão da PEX e evitar complicações visuais. Além disso, pacientes com PEX apresentam maior risco de complicações intraoperatórias em cirurgias de catarata devido à fraqueza da zônula, exigindo planejamento cirúrgico adequado. Referências Kanski, J. J., Bowling, B. “Oftalmologia Clínica: Uma Abordagem Sistemática”. Elsevier, 2015. Yanoff, M., Duker, J. S. “Oftalmologia de Yanoff e Duker”. Elsevier, 2018. American Academy of Ophthalmology. “Microphthalmia and Anophthalmia: Diagnosis and Management”. Sociedade Brasileira de Oftalmologia. “Diretrizes para Diagnóstico e Tratamento do Glaucoma Neovascular”. Deixe um comentário Cancelar resposta Conectado como Dr. Marcelo Negreiros. Edite seu perfil. Sair? Campos obrigatórios são marcados com * Message* Também pode te interessar… Atlas de Oftalmo Síndrome de Pseudoexfoliação Dr. Marcelo Negreiros fevereiro 27, 2025 Atlas de Oftalmo Glaucoma Congênito Dr. Marcelo Negreiros fevereiro 27, 2025 Atlas de Oftalmo Rubeose Iridis Dr. Marcelo Negreiros fevereiro 27, 2025 Atlas de Oftalmo Uveíte Dr. Marcelo Negreiros fevereiro 27, 2025