Psoríase
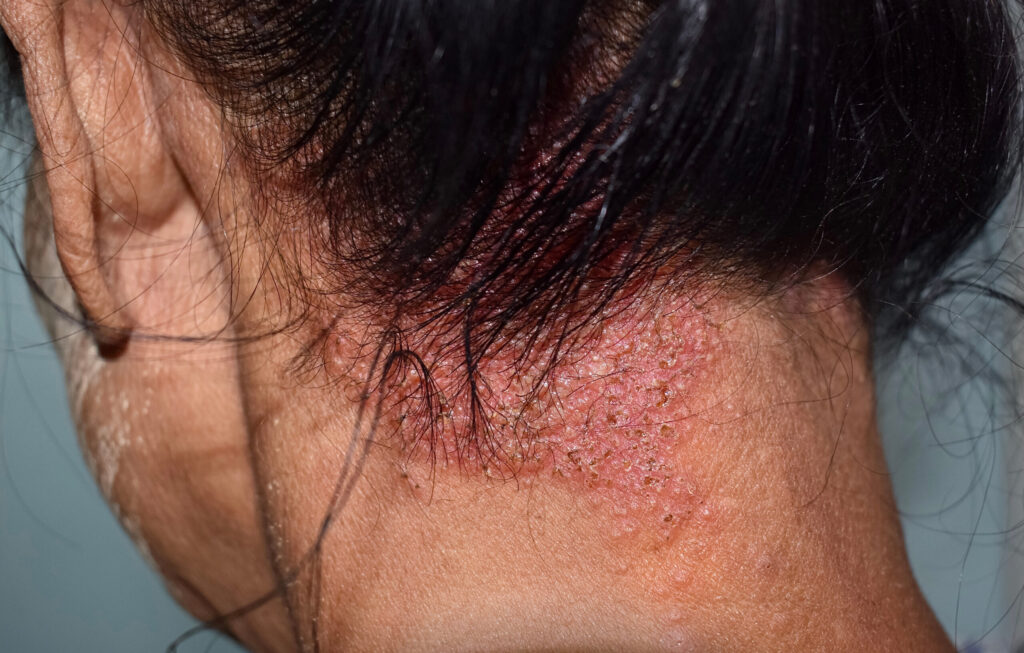
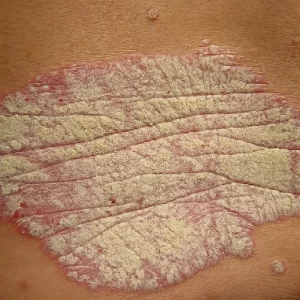
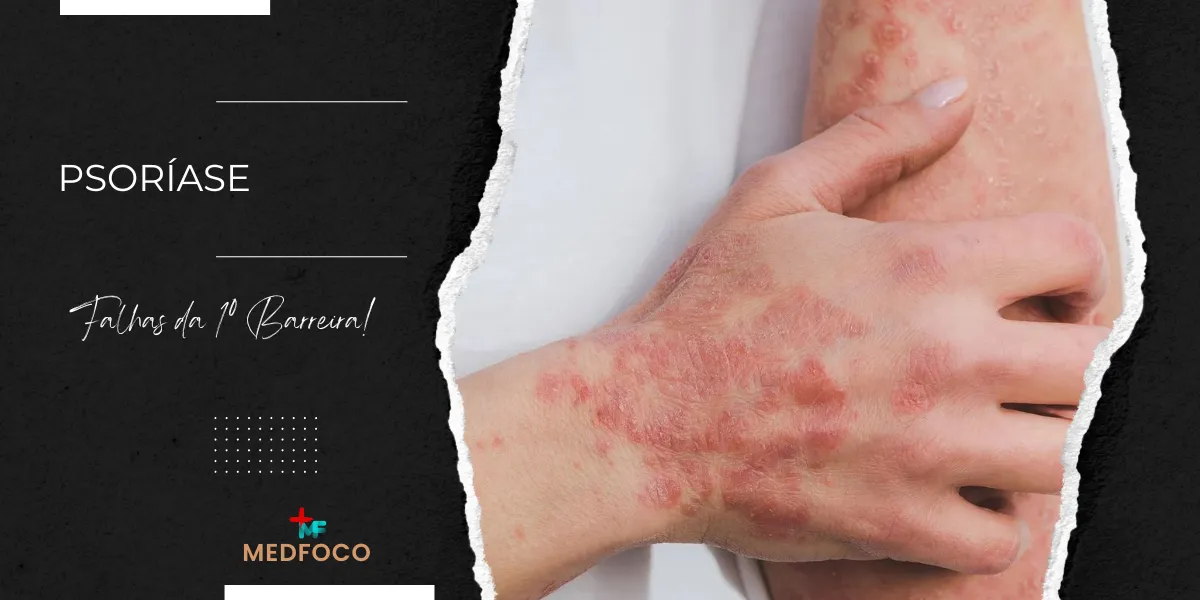
A psoríase é uma doença inflamatória crônica da pele, caracterizada pela presença de placas eritematosas com escamas prateadas, que afetam principalmente o couro cabeludo, cotovelos, joelhos e região lombar. Embora sua etiologia não seja completamente compreendida, sabe-se que fatores genéticos e ambientais desempenham um papel crucial no desenvolvimento da doença. A psoríase pode ter um impacto significativo na qualidade de vida dos pacientes, causando desconforto físico e emocional.
Fisiopatologia
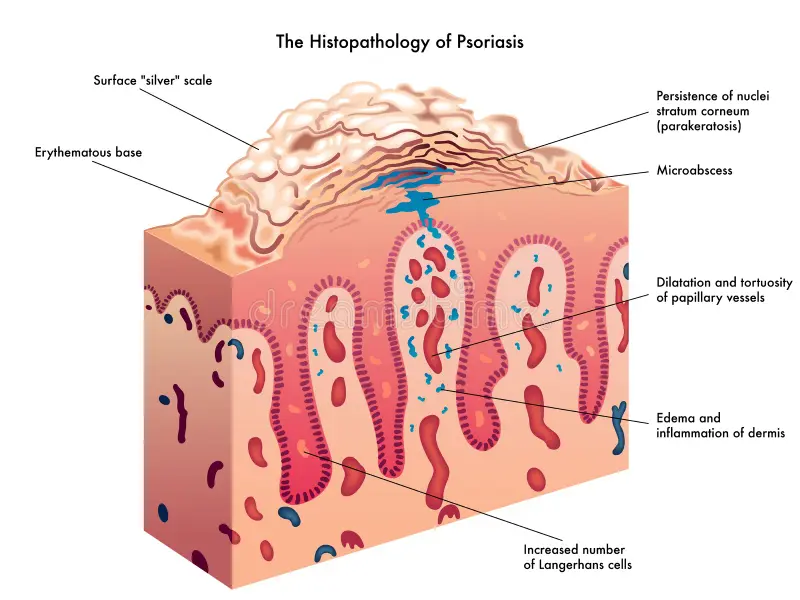
A fisiopatologia da psoríase envolve uma complexa interação de fatores genéticos, imunológicos e ambientais. A doença é caracterizada por uma resposta imunológica anormal, onde linfócitos T, células dendríticas e citocinas desempenham um papel central. Especificamente, a psoríase é considerada uma doença imunomediada, com envolvimento de linfócitos T do tipo Th1, Th17 e Th22.
As principais citocinas envolvidas no processo inflamatório são a IL-23, IL-17 e o fator de necrose tumoral (TNF). Essas citocinas promovem a proliferação anormal das células da pele e a formação de placas psoriáticas. Além disso, fatores ambientais, como lesões na pele, estresse e infecções, podem desencadear ou agravar os episódios de psoríase em indivíduos geneticamente predispostos
Principais Causas
As principais causas da psoríase incluem uma combinação de fatores genéticos, imunológicos e ambientais. Aqui estão alguns dos principais fatores que podem contribuir para o desenvolvimento da doença:
- Fatores genéticos: A predisposição genética é um dos principais fatores. Indivíduos com histórico familiar de psoríase têm maior risco de desenvolver a doença.
- Fatores imunológicos: A psoríase é considerada uma doença autoimune, onde o sistema imunológico ataca as células da pele, causando inflamação e hiperproliferação das células da pele.
- Estresse: Situações de estresse emocional podem desencadear ou agravar os episódios de psoríase.
- Lesões na pele: Cortes, arranhões, queimaduras solares e infecções podem desencadear crises de psoríase em indivíduos predispostos.
- Infecções: Infecções virais ou bacterianas podem desencadear episódios de psoríase em pessoas geneticamente predispostas.
- Hábitos de vida: Fatores como tabagismo e consumo excessivo de álcool podem aumentar o risco de desenvolver psoríase.
- Medicamentos: O uso de certos medicamentos, como antimaláricos, lítio e betabloqueadores, pode desencadear ou agravar a psoríase.
Esses fatores podem variar de pessoa para pessoa, e a combinação deles pode influenciar a gravidade e a frequência dos episódios de psoríase.
Descrição Dermatológica
Agora vamos criar um exemplo fictício de uma descrição semiológica dessa lesão de pele:
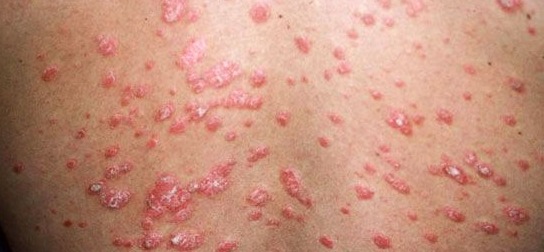
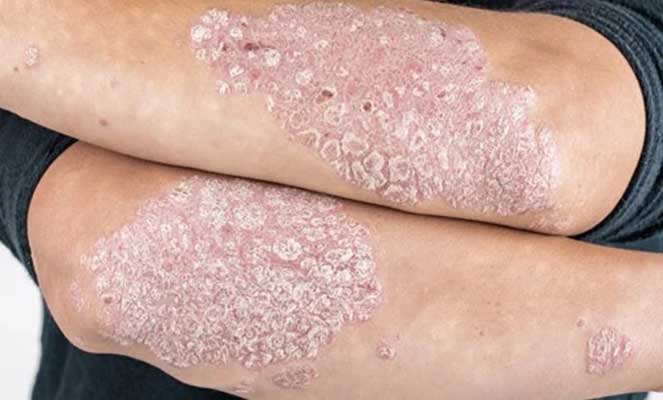
“Placas eritematosas bem delimitadas, cobertas por escamas prateadas ou esbranquiçadas, que se destacam sobre a superfície da pele.”
Tratamento
O tratamento da psoríase é geralmente focado em reduzir os sintomas, como inflamação, coceira e descamação, e pode incluir uma combinação de abordagens. Aqui estão algumas opções de tratamento comuns:
- Cremes e Pomadas Tópicas: Incluem corticosteroides, análogos da vitamina D, inibidores da calcineurina e ácido salicílico. Esses tratamentos são aplicados diretamente na pele afetada para reduzir a inflamação e a descamação.
- Fototerapia: Consiste na exposição controlada à luz ultravioleta (UV), como UVA e UVB, que pode ajudar a reduzir a inflamação e a escamação.
- Medicamentos Sistêmicos: Em casos mais graves, podem ser prescritos medicamentos orais ou injetáveis, como metotrexato, ciclosporina, retinoides orais e biológicos (por exemplo, etanercept, ustekinumab, secukinumab). Esses medicamentos atuam no sistema imunológico para reduzir a resposta inflamatória.
- Terapias Alternativas: Algumas pessoas encontram alívio com mudanças na dieta, técnicas de redução de estresse e uso de óleos essenciais ou outros remédios naturais.
Cada paciente pode responder de maneira diferente aos tratamentos, então é importante trabalhar com um dermatologista para desenvolver um plano de tratamento personalizado.
A psoríase se manifesta por placas eritematosas cobertas por escamas prateadas. Essas lesões são frequentemente encontradas no couro cabeludo, cotovelos, joelhos e região lombar. Os sintomas podem variar de leves a graves, incluindo coceira, dor e, em alguns casos, artrite psoriásica. A condição é caracterizada por períodos de exacerbação e remissão.
📚 Referências Bibliográficas
- Megna M, Camela E, Ruggiero A, et al. Use of Biological Therapies for the Management of Pustular Psoriasis: A New Era? Clin Cosmet Investig Dermatol. 2023; 16:1677-1690.
- van de Kerkhof PC. From Empirical to Pathogenesis-Based Treatments for Psoriasis. J Invest Dermatol. 2022; 142(7):1778-1785.
- Wu JJ, Kavanaugh A, Lebwohl MG, et al. Psoriasis and metabolic syndrome: implications for the management and treatment of psoriasis. J Eur Acad Dermatol Venereol. 2022; 36(6):797-806.
- Sociedade Brasileira de Dermatologia (SBD). Consenso Brasileiro de Psoríase 2020 e Algoritmo de Tratamento da Sociedade Brasileira de Dermatologia. 3a ed. Rio de Janeiro: SBD, 2020.