Sinal de Bragard
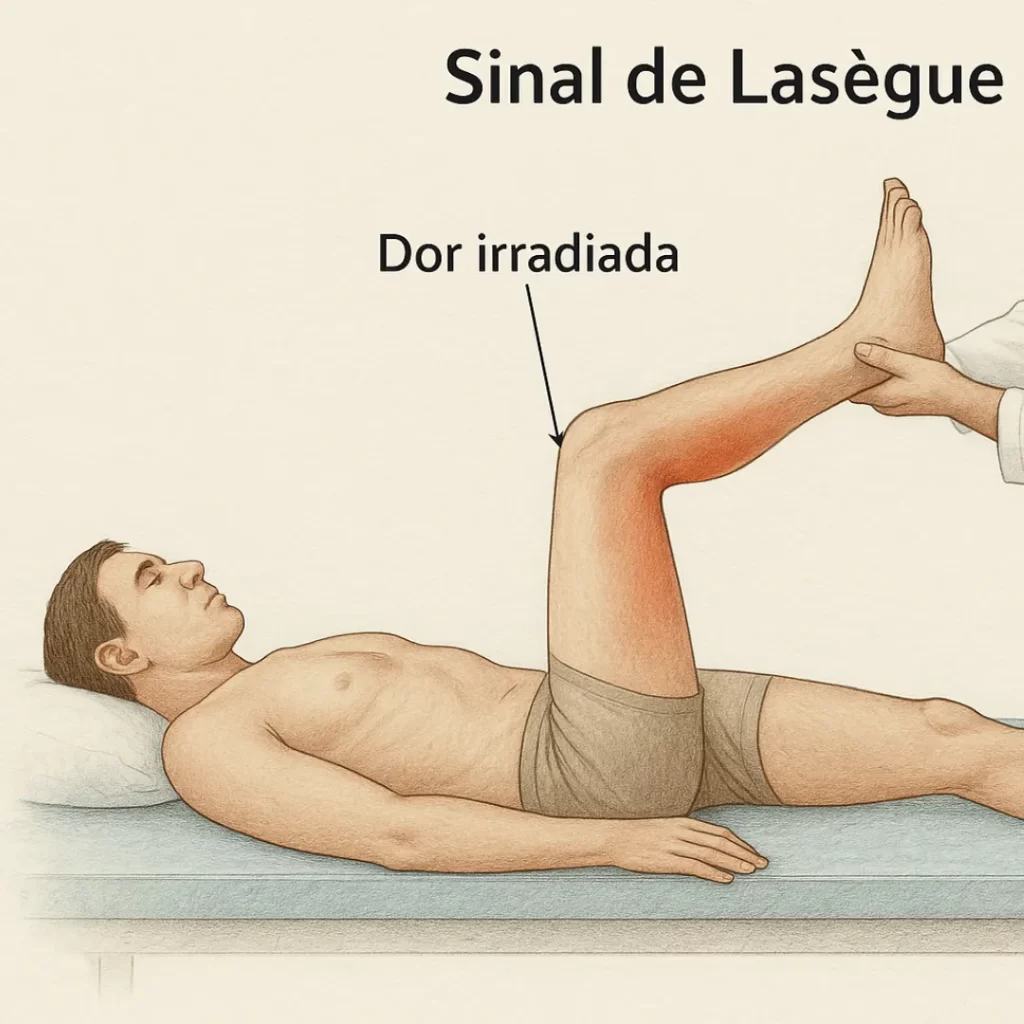
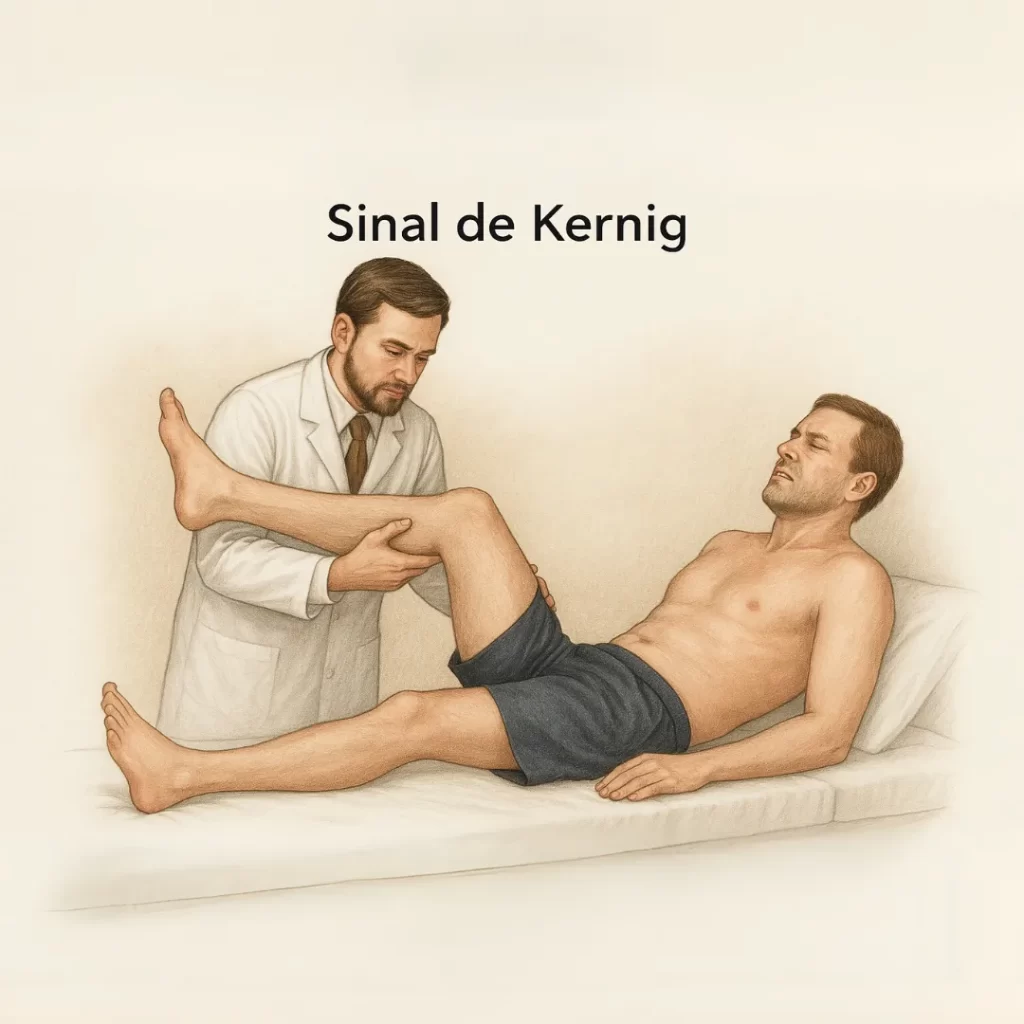
🦶 Sinal de Bragard O sinal de Bragard é uma variação do sinal de Lasègue, utilizado no exame clínico para detectar irritação das raízes nervosas lombossacras, especialmente no contexto de compressão radicular por hérnia de disco ou processos inflamatórios, como meningites. Esse sinal foi descrito por Karl Bragard, médico alemão, no início do século XX, e representa um refinamento diagnóstico que ajuda a confirmar se a dor irradiada é de origem neurológica, ao provocar seletivamente o estiramento do nervo ciático. Importância clínica O sinal de Bragard é um teste complementar útil ao sinal de Lasègue, aumentando sua especificidade no diagnóstico de compressão radicular lombar. Também pode estar positivo em casos de meningite, inflamações meníngeas ou mesmo em tumores extradurais, quando as raízes lombossacras estão envolvidas. Seu uso é comum na avaliação de pacientes com lombociatalgia, sendo parte fundamental do exame físico em consultórios de ortopedia, neurologia e medicina da dor. A positividade do sinal orienta a investigação com exames de imagem, como ressonância magnética da coluna lombar. https://youtu.be/yemkJceM9O0 O teste de Bragard é feito em duas etapas: Primeiro, realiza-se o sinal de Lasègue tradicional: com o paciente deitado em decúbito dorsal, o examinador eleva lentamente uma das pernas com o joelho estendido, até o ponto em que o paciente refere dor irradiada pela perna (geralmente entre 30 e 70 graus). Em seguida, abaixa-se ligeiramente a perna até que a dor desapareça, e realiza-se uma flexão dorsal passiva do pé (movimento de “puxar os dedos para cima”). O sinal é considerado positivo quando essa dorsiflexão do pé reproduz a dor irradiada, indicando tração do nervo ciático e reforçando a suspeita de comprometimento radicular. Por que ocorre? Quando há compressão de raízes nervosas (principalmente L5 e S1) por hérnias discais ou inflamações meníngeas, essas estruturas tornam-se hipersensíveis. A elevação da perna com joelho estendido já estira essas raízes, e a dorsiflexão do pé acentua ainda mais o estiramento do nervo ciático, provocando dor se houver irritação. Essa resposta dolorosa seletiva ajuda a diferenciar causas neurológicas de dor de causas musculares ou articulares. Quem Criou? Dr. Karl Bragard Karl Bragard foi um médico alemão ativo nas primeiras décadas do século XX, com atuação em ortopedia e neurologia. Descreveu o sinal que leva seu nome como um aprimoramento do teste de Lasègue, com o objetivo de melhorar o diagnóstico diferencial da dor ciática irradiada. Referências DeMyer W. Techniques of the Neurologic Examination. McGraw-Hill, 2004. Brasil. Ministério da Saúde. Protocolo de Diagnóstico de Lombalgia e Ciatalgia. Ropper AH, Samuels MA. Adams & Victor: Principles of Neurology. McGraw-Hill, 2014. Blumenfeld H. Neuroanatomy through Clinical Cases. Sinauer Associates, 2010. Hoppenfeld S. Exame Físico da Coluna Vertebral e Extremidades. Manole, 2006. Deixe um comentário Cancelar resposta Conectado como Dr. Marcelo Negreiros. Edite seu perfil. Sair? Campos obrigatórios são marcados com * Message* Também pode te interessar… SInais Clínicos Sinal de Bragard Dr. Marcelo Negreiros abril 6, 2025 SInais Clínicos Sinal de Laségue Dr. Marcelo Negreiros abril 6, 2025 SInais Clínicos Sinal de Amoss Dr. Marcelo Negreiros abril 6, 2025 SInais Clínicos Sinal de Kernig Dr. Marcelo Negreiros abril 6, 2025