Hiperpatia
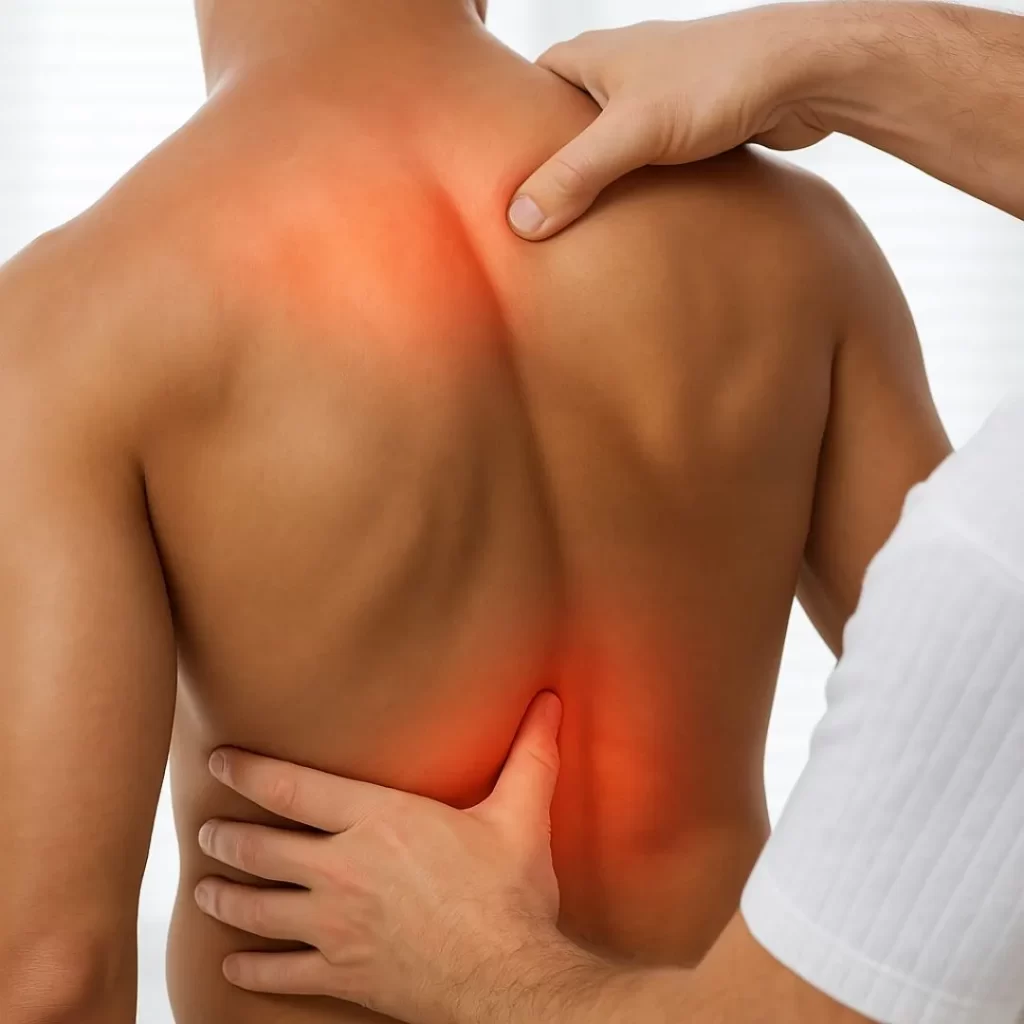
⚡ Hiperpatia A hiperpatia é uma alteração sensitiva caracterizada por uma resposta exagerada, muitas vezes dolorosa, a estímulos repetidos ou sustentados, mesmo quando esses estímulos são normalmente inofensivos. É uma forma de hipersensibilidade tardia, geralmente acompanhada por um limiar de dor aumentado, ou seja, o paciente só responde ao estímulo após repetição ou intensidade acumulada — mas quando responde, a reação é intensa e desproporcional. Essa condição está frequentemente associada a lesões centrais ou periféricas crônicas do sistema nervoso, e é considerada um dos tipos de dor neuropática. Importância clínica A hiperpatia é um sinal típico de dor neuropática crônica, e seu reconhecimento é importante para: Diferenciar de dor nociceptiva comum Avaliar a gravidade da disfunção sensitiva Orientar tratamento específico com medicamentos adjuvantes da dor Ela também indica sofrimento emocional associado à dor, e muitas vezes requer abordagem multidisciplinar com neurologia, clínica da dor e suporte psicológico. O paciente com hiperpatia pode relatar: Dor intensa e difusa após múltiplos estímulos táteis, térmicos ou dolorosos leves Sensação de choque, queimação ou pontadas mesmo após estímulos brandos Resposta exagerada e emocional ao toque, ao calor, ao frio ou à pressão leve Geralmente a dor é retardada, mas prolongada e desproporcional à intensidade do estímulo. Diferença entre hiperpatia, alodinia e hiperalgesia Termo Definição Alodinia Dor provocada por um estímulo que normalmente não causa dor (ex: toque leve) Hiperalgesia Resposta exagerada à dor, com limiar normal ou reduzido Hiperpatia Resposta exagerada e prolongada, com limiar aumentado e reação explosiva ao estímulo repetido Principais causas A hiperpatia geralmente está associada a doenças do sistema nervoso central ou periférico crônicas, como: Neuropatia periférica grave (diabética, hansênica, alcoólica) Síndrome do membro fantasma Lesões medulares parciais Síndrome talâmica (pós-AVC) Neuralgias pós-herpéticas Esclerose múltipla Síndrome de dor central A condição é mais comum em fases avançadas de lesões, quando há reorganização patológica das vias sensoriais e sensibilização central. Referências Brasil. Ministério da Saúde. Protocolo de Avaliação e Manejo da Dor Crônica. Ropper AH, Samuels MA. Adams & Victor: Principles of Neurology. McGraw-Hill, 2014. Jensen TS, et al. Neuropathic pain classification and diagnosis. Pain, 2011. DeMyer W. Techniques of the Neurologic Examination. McGraw-Hill, 2004. Treede RD et al. Neuropathic pain: redefinition and a grading system for clinical research. Neurology, 2008. Deixe um comentário Cancelar resposta Conectado como Dr. Marcelo Negreiros. Edite seu perfil. Sair? Campos obrigatórios são marcados com * Message* Também pode te interessar… SInais Clínicos Hiperpatia Dr. Marcelo Negreiros abril 8, 2025 SInais Clínicos Disestesia Dr. Marcelo Negreiros abril 8, 2025 SInais Clínicos Hipoestesia Dr. Marcelo Negreiros abril 8, 2025 SInais Clínicos Astereognose Dr. Marcelo Negreiros abril 8, 2025